Що слід знати про колоноскопії
Що це за процедура і як вона виконується?
З допомогою колоноскопії можна зробити наступні маніпуляції:
- витягти сторонній предмет;
- видалити поліп;
- видалити пухлину;
- зупинити кишкова кровотеча;
- відновити прохідність кишечника при стенозі (звуженні);
- зробити біопсію (взяти шматочок тканини на гістологічне дослідження).
Колоноскопія – процедура, під час якої загальний дискомфорт відчувають практично всі пацієнти. Дана реакція нормальна. Варто пам’ятати, що лікар буде робити всі заходи для зменшення неприємних відчуттів у пацієнта.
Перед початком діагностики потрібно повністю роздягтися нижче пояса, лягти на кушетку або діагностичний стіл на лівий бік, підтягти ноги до грудей. Колоноскоп вводиться через задньопрохідний отвір і поступово просувається вперед при постійній подачі повітря для збільшення просвіту кишки.
В цей час пацієнт може відчувати дискомфорт, пов’язаний з накопиченням газу в кишечнику, позиви на дефекацію. У моменти, коли ендоскоп долає згин кишечника, можливі помірні больові відчуття.
При виявленні патологічних змін у стінках кишечника проводиться біопсія. Лікар бере пробу тканини спеціальними щипцями і відправляє на мікроскопічне дослідження. Процедура взяття біопсії триває 1-5 хвилин і характеризується також помірними болями.
Як проводиться обстеження? При його проведенні на пацієнта буде халат і, як правило, більш нічого. Зазвичай використовується наркоз. Загальна анестезія здійснюється за допомогою внутрішньовенної ін’єкції, але іноді використовується місцеве знеболювання; у такому випадку лікар робить пацієнтові ін’єкцію седативного препарату або дає таблетки.
Пацієнт лягає боком на стіл, підтягнувши коліна до грудей. Лікар вводить колоноскоп в пряму кишку через задньопрохідний отвір. Трубка колоноскопа досить довга, щоб колоноскоп міг пройти всі вигини кишечника, і лікар міг провести точний огляд всього товстого кишечника, досліджувати кожну його слизову складку.
На кінчику трубки знаходиться невелика відеокамера, яка відправляє на монітор зображення внутрішньої поверхні кишечника. Колоноскопія також дозволяє здійснювати введення в кишечник інструментів, за допомогою яких відбувається забір зразків тканин, видалення поліпів та інших аномальних утворень.
Як правило, колоноскопія триває від 20 хвилин до 1 години.
Після закінчення обстеження потрібно близько години, щоб пацієнт почав приходити в себе. Бажано, щоб члени сім’ї, друзі або родичі відвезли його додому, так як повністю позбутися від наслідків прийому седативного препарату вийде лише до кінця дня.
Як правило, після обстеження пацієнту рекомендується не їсти протягом години. Після цього періоду можна з’їсти що-небудь невелике, ніжної текстури і легко засвоюване (напіврідка каша з добре розвареною крупи, рідкий сир, йогурт і так далі).
Ще деякий час після закінчення обстеження пацієнт може відчувати здуття живота або випускати гази – так з прямої кишки виходить повітря, який потрапив туди в ході обстеження. Не варто напружувати живіт, намагаючись видавити повітря насильно – він поступово вийде сам собою.
При першій дефекації в калі можуть виявитися невеликі сліди крові. Як правило, турбуватися тут немає про що – зазвичай кров зникає при повторній дефекації. Але якщо кров продовжує текти, в калі є згустки крові, пацієнт відчуває біль у животі, підвищена температура, слід негайно звернутися до лікаря.

Повна (тотальна) колоноскопія — огляд товстої кишки, включаючи купол сліпої кишки, а також огляд термінального відділу клубової кишки з проведенням колоноскопа через илеоцекальную заслінку. Слід відзначити, що діагностична колоноскопія часто відразу ж переходить в лікувальну, під час дослідження проводять багато лікувальні маніпуляції — видалення поліпів, щипцовую біопсію, зішкріб і т. д.
Колоноскоп являє собою оптичний прилад, що використовується при інвазивної діагностики або оперативному впливі нижнього відділу шлунково-кишкового тракту. Принцип роботи колоноскопа полягає в зануренні дистального кінця приладу разом з введеної трубкою на потрібну глибину і візуальний огляд стінок кишечника за допомогою окуляра.
Колоноскопія дозволяє лікарю-эндоскописту досліджувати поверхню слизової оболонки протягом всього товстого кишечника. Довжина приладу складає до 1,45 м, що дає можливість провести огляд сліпий, сигмоподібної, ободової і прямої кишок.
В сучасних умовах проведення колоноскопії займає від 20 хвилин до 1 години. Процедура може проходити як під наркозом, так і без наркозу.
Колоноскопія пройде гладко, якщо пацієнт налаштувався на позитивний лад, а процедуру здійснює професіонал.

Потрібно знати про таких нормах, які у укладанні пишуть при здоровому кишечнику:
- За кольором слизової: блідою з рожевим або жовтуватим відтінком, з блиском;
- За характером поверхонь: гладкий, исчерченный, не має виразок, горбів або випинань, з рівномірним судинним малюнком;
- В місцях накладання слиз характеризується світлими грудочками. Ущільнення, фібрин, гній, некротичні маси не візуалізуються.
При наявності найменших відхилень можна заявляти з підозрою на яку-небудь з характерних хвороб.
Що таке колоноскопія і в яких цілях вона застосовується?
Процедура колоноскопії є різновидом ендоскопічного обстеження кишечника. Діагностика здійснюється за допомогою спеціального зонда — колоноскопа — і дозволяє лікарю-эндоскописту оцінити:
- стан слизової і діаметр просвіту товстої кишки;
- показники рухової активності кишечника;
- наявність або відсутність запального процесу, гемороїдальних вузлів, новоутворень та інших патологічних змін в товстому кишечнику.
У разі виявлення підозрілих ділянок, в ході колоноскопії спеціалістом може бути проведена біопсія для подальшого гістологічного дослідження тканини. Крім того, в процесі обстеження лікар має можливість:
- зробити знімок внутрішньої поверхні товстої кишки;
- витягти з кишечника чужорідне тіло;
- видалити невеликі новоутворення;
- оперативно купірувати кишкова кровотеча;
- провести реканализацию звуженого в результаті рубцевих змін ділянки кишки і т. д.
Сучасні ендоскопи дозволяють проводити процедуру з мінімальним дискомфортом за рахунок удосконалення технології. Що таке колоносокопия кишечника? Процедура представляє собою візуальний огляд слизуватої оболонки кишкової трубки за допомогою спеціального пристрою – фиброколоноскопа (не плутати з гастроколоноскопией).
Крім огляду порожнини кишечника з виведенням зображення на кольоровий екран, лікар ендоскопіст може проводити біопсію підозрілих ділянок, а також оперативне видалення новоутворень. Цифрові колоноскопы обладнані ультразвуком для дослідження підслизового і м’язового шару.
Кому показана колоноскопія кишечника?
Оскільки колоноскопія є єдиним методом виявлення раку кишечника на ранніх стадіях, профілактичне проходження даної процедури показано всім людям, які досягли п’ятдесятирічного віку.
Для тих, хто володіє генетичною схильністю до онкологічних захворювань, колоноскопія кишечника повинна бути обов’язковим заходом, здійснюваним з періодичністю в три-п’ять років.
Обов’язковими показаннями до регулярного проходження колоноскопії також є неспецифічний виразковий коліт, хвороба Крона і поліпи в товстому кишечнику.
Підставою для позапланового проведення процедури колоноскопії може виступити наявність у пацієнта наступній симптоматики:
- гнійні, слизові або кров’янисті виділення з кишечника;
- інтенсивні больові відчуття в області прямої кишки;
- хронічні проблеми зі стільцем;
- анемія нез’ясованої етіології;
- різке незаплановане зниження ваги;
- підозра на наявність новоутворення (пухлини або поліпа) в товстому кишечнику;
- присутність в кишечнику чужорідного тіла.
Як і більшість інших методів апаратної діагностики, колоноскопія кишечника має свої протипоказання. Такими є:
- серцева або легенева недостатність;
- порушення згортання крові;
- симптоми перитоніту;
- виразковий коліт у стадії загострення;
- вагітність;
- наявність в організмі інфекційного процесу.
Проведення колоноскопії при перерахованих вище станах може бути пов’язане з ризиком для здоров’я і життя пацієнта, тому хворому в такому разі призначаються інші, альтернативні методи обстеження.
Протипоказань для проведення процедури практично не існує. Дослідження протипоказане тільки при важкої супутньої патології, яка вимагає серйозного стаціонарного лікування.
Наприклад, при гострій кишковій непрохідності, виявленому гострому дивертикуліті або перитоніті колоноскопія заборонена.
Геморой не є протипоказанням до колоноскопії. Навпаки, ця процедура може застосовуватися для зупинки кровотеч і обстеженні вузлів.
Колоноскопія протипоказана при наявності інфекційних захворювань (застуда, грип, гепатит та ін) в стадії загострення, т. к. мікротравми прямої кишки при дослідженні ендоскопом в даному випадку можуть викликати велике запалення.
Категорично не рекомендується проводити процедуру при наявності виражених порушень згортання крові для запобігання ризику кровотечі. Колоноскопія не призначається хворим важкими формами виразкового і ішемічного коліту.
З обережністю слід проводити процедуру у пацієнтів із серцевою і легеневою недостатністю, а також літніх. Якщо для введення ендоскопа потрібно місцева анестезія, лікарю важливо завчасно знати, що пацієнт не страждає алергією на дані знеболюючі препарати.
У Німеччині ця процедура входить в список скринінгових обстежень, тобто обов’язкова для осіб старше 50 років. Завдяки їй на ранніх стадіях можна виявити таке грізне захворювання, як рак кишечника.
У нашій країні, на жаль, лікарі не так часто призначають обстеження товстого кишківника, так і хворі погано обізнані про колоноскопії. Пов’язано це зі страхом пацієнтів, складною підготовкою, поганою переносимістю.
Колоноскопическое обстеження показано, якщо у пацієнта є:
- Хронічні запори/діарея.

Постійно виникають проблеми зі стільцем можуть стати приводом для призначення колоноскопії
- Безпричинні болі в животі.
- Кров’янисті виділення з прямої кишки (у цьому випадку процедура колоноскопії кишечника показана в першу чергу).
- Неуточненная анемія, втрата ваги.
- Новоутворення, які були виявлені під час інших обстежень (іригоскопія, ректороманоскопія, оглядова рентгенографія, ультразвук).
- Захворювання кишечнику в анамнезі.
- Ознаки непрохідності товстого кишечника.
- Хвороби кишечника у найближчих родичів.
- Сторонні виділення з прямої кишки (гній, слиз, кров).
Виконується процедура і для контролю лікування, а також для проведення біопсії або операцій у просвіті товстої кишки.
Обстеження категорично не можна проводити:
- Всім людям з гострими інфекціями або загостренням хронічних соматичних захворювань.
- У важкому стані (тривалий постільний режим, кома, травми, інсульти та інфаркти).
- З вираженою серцево-легеневою недостатністю, набряками, асцитом.
- Хворим з підозрою на перитоніт, сильний запальний процес у кишечнику.
Крім того, дослідження кишечника за допомогою колоноскопії не проводять в термінальній стадії онкологічних захворювань. Також не досліджують кишечник пацієнтам з порушенням згортання крові.
Здійснити колоноскопію при показаннях потрібно як можна швидше. Приводом для цього може стати:
- прикордонний вік понад 50 років;
- спадковість (кревні родичі з проблемами по товстому кишечнику, в тому числі з онкопатологією);
- група ризику по хворобі Крона, виразкового коліту;
- раніше перенесені операції на кишечнику.
Також є перелік симптомів, за яким призначають даний вид ендоскопії. Вони характерні пацієнтам з:
- запорами, часто виникають і сильно турбують;
- больовими відчуттями в товстому кишечнику, багаторазово і часто проявляються;
- виділеннями у вигляді слизу або кров’яних вкраплень, що виникають у прямій кишці;
- частим здуттям в зоні живота.
Все це може супроводжуватися втратою маси тіла, тоді точно треба підозрювати, що в товстому кишечнику щось відбувається не так. Це найбільш наочні і відчутні показання для колоноскопії, але не єдині.
Крім того, щоб підготуватися до деяких операціях по частині гінекології, наприклад, для видалення пухлинного утворення в матці або яєчнику, іншому місці зони тазу, також слід провести діагностику всередині кишечника.
Абсолютного типу;
- Перитонітом, що вимагають екстреної операції;
- Легеневої і серцевою недостатністю;
- Гострим інфарктом міокарда;
- Важкою формою виразок, ішемії, коліту з можливою перфорацією стінок кишечника;
- Вагітністю, тому що може сприяти початку родової діяльності.
Відносного типу
- Погано виконаної підготовкою;
- Кишковими кровотечами (при незначній кількості допомога надається відразу в ході процедури);
- Поганим самопочуттям хворого, бо як використовувати наркоз стає не можна, а без нього результат буде не той;
- Зниженим згортанням крові, через ймовірність пошкодити слизову з подальшою кровотечею.
Такі абсолютні і відносні протипоказання не дають можливості на проведення колоноскопії у проблемних пацієнтів. Але домогтися діагностичної дослідницької мети можна і іншими способами.
Ускладнення при колоноскопії
Колоноскопія є досить безпечним методом дослідження.
У виняткових випадках у пацієнта під час або після обстеження можуть виникнути наступні ускладнення:
- перфорація (прорив) стінки товстого кишечника (трапляється приблизно в одному відсотку випадків);
- хворого може турбувати незначне здуття живота, яке проходить через деякий час;
- у кишечнику може розвинутися кровотеча (трапляється приблизно в 0,1 % випадків);
- наркоз може призвести до зупинки дихання у пацієнта (трапляється приблизно в 0,5 % випадків);
- після видалення поліпів можуть спостерігатися такі симптоми як хворобливі відчуття в області живота, а також незначне підвищення температури (37 – 37,2 градуси) протягом двох – трьох днів.
Хворому необхідно терміново звернутися до лікаря, якщо у нього після проведення колоноскопії виникли такі симптоми:
- слабкість;
- стомлюваність;
- запаморочення;
- болі в області живота;
- нудота і блювання;
- діарея з прожилками крові;
- температура 38 градусів і вище.
Багато хворі часто задають питання лікарю, а чи небезпечна колоноскопія? Ускладнення насправді зустрічаються дуже рідко, в основному у пацієнтів з поширеним ураженням слизової кишечника (поліпи, пухлини, метастази, дивертикули).
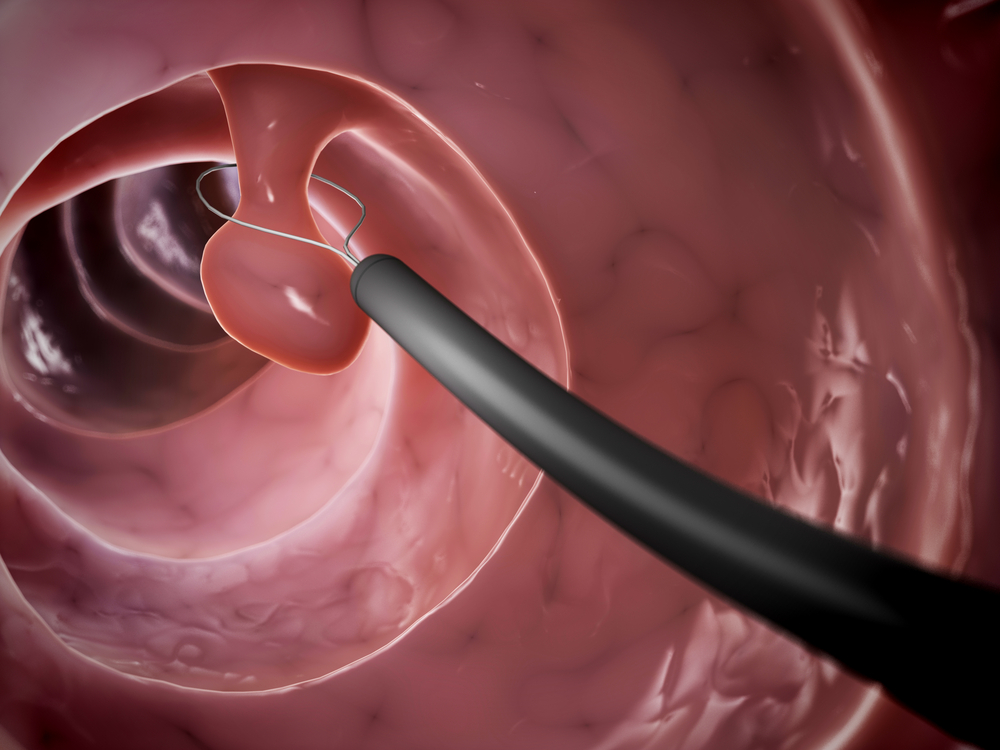
Іноді трапляються кровотечі, що може бути пов’язано з проведенням біопсії або операції. Також при колоноскопії може бути перфорація кишки необережним рухом чи з-за стенозу, непрохідності. Більш часто турбують болі в животі, в області заднього проходу і здуття.
Ускладнення зустрічаються не тільки з боку кишечника. У людей похилого віку, ослаблених хворих, пацієнтів з іншими супутніми патологіями можуть виникнути рецидиви або загострення основного захворювання.
Трапляється це через сильного хвилювання і страху перед і під час проведення процедури. Часто підвищується артеріальний тиск, виникають болі в області серця, частішає пульс і частота дихання. У астматиків є ризик розвитку нападу дихальної недостатності. Іноді підвищується температура тіла.
У переважній більшості випадків процедура проходить без будь-яких ексцесів, але в деяких випадках можуть виникнути такі ускладнення:
- У пацієнта може розвинутися несприятлива реакція на знеболюючий препарат, використовуваний під час обстеження;
- Видалення поліпа, взяття зразка тканин може виникнути кровотеча;
- У дуже рідкісних випадках можливий прорив стінки товстої кишки.
За яких симптомах потрібно робити колоноскопію?
Показаннями для проведення процедури є такі симптоми, як:
- часті запори,
- часті повторювані болі в області кишечника,
- кров’янисті або слизові виділення з прямої кишки;
- наявність крові або слизу в калі,
- нез’ясовне схуднення, стомлюваність,
- відчуття переповнення кишечника, схильність до частого здуття живота, газоутворення, метеоризм,
- підготовка до різних гінекологічних операцій,
- підозра на різні захворювання товстого кишечника,
- часті болі в животі,
- часті проноси,
- раніше виявлені поліпи,
- анемія,
- спадковість – наявність родичів, що страждають онкологічними захворюваннями кишечника,
- алергічні реакції неясного походження,
- присутній підвищення концентрації специфічних онкомаркерів в аналізі крові;
Етап безпосередньої підготовки: харчування і проносні
Протягом 2-3 діб, напередодні діагностичних заходів, проводять бесшлаковой дієту. Це сприяє ефективному випорожненню ШКТ від продуктів травлення. З вечора напередодні відвідування проктологического кабінету і аж до самої маніпуляції слід відмовити собі в їжі повністю.
Але варто пам’ятати, що як і будь-який медичний захід, колоноскопія ряд протипоказань теж має (про них в кінці статті). Так що потрібно зайвий раз обговорити з лікарем всі моменти за станом свого здоров’я, наявними діагнозів та патологій.
- бульйонів з нежирного м’яса, що готуються з другої води;
- нежирних риби або м’яса – зварених яловичини або курки, індички, кролика;
- сиру або кефіру;
- білого вчорашнього хліба, галет з висівок;
- желе.
Чого використовувати в їжу перед колоноскопією не можна:
- свіжих овочів, особливо капусти, буряків, щавлю, шпинату, іншої зелені;
- з другої категорії фруктів і ягід смородини з малиною, яблук з грушею, інших найменувань;
- чорного хліба;
- квасолі, сої, гороху, інших бобових;
- круп (гречки, вівсянки, пшона, перловки;
- горіхів;
- газованих напоїв, квасу;
- алкогольних, у тому числі пива;
- солінь і маринадів, копченостей (сирів, ковбас, м’яса, риби).
Етап безпосередньої підготовки: харчування і проносні
Для того, щоб колоноскопическое дослідження було максимально точним, необхідно завчасно звільнити кишечник від калових мас і рідини. Починати підготовку потрібно за 3-4 дні з переходу на бесшлаковой дієту, тобто споживати їжу, бідну клітковиною.
Виключити з раціону овочі та фрукти, бобові, чорний хліб, молочну продукцію, жирне м’ясо, ковбаси, борошняні вироби, газовані напої, – тобто, всі продукти, які надовго затримуються в кишечнику або викликають підвищене газоутворення.
Допустиме вживання рідких бульйонів і каш, відвареного курячого м’яса, макаронних виробів, фруктового соку без м’якоті, кави та чаю без молока.
За добу до дослідження слід дотримуватися рідкої дієти на основі бульйонів.
Підготовка до колоноскопії кишечника передбачає здійснення пацієнтом ряду заходів:
- Організація дієтичного харчування на триденний період, що передує обстеження. В першу чергу, хворому необхідно виключити з раціону продукти, що містять велику кількість волокон або здатні спровокувати здуття кишечника. Таким чином, під заборону підпадають круп’яні каші, макаронні вироби, цільнозерновий хліб, зелень, свіжі фрукти і овочі, бобові, молоко і газовані напої. Оптимальні компоненти меню при підготовці до колоноскопії кишечника — це легкі супи, овочеве рагу, кисломолочні продукти, галети, пісне відварене м’ясо, нежирні сорти риби.
- Напередодні діагностичної процедури пацієнту рекомендується максимально скоротити кількість споживаної їжі і відмовитися від вечері, замінивши його чаєм. У день проходження колоноскопії допускається тільки пиття у вигляді чистої води; будь-які прийоми їжі повністю виключаються.
- Важлива умова, дотримання якої вимагає правильна підготовка до колоноскопії кишечника — це обов’язкові очищаючі процедури клизмения або прийом спеціальних проносних препаратів (Фліт, Лавакол, Дюфалак та ін). У разі вибору пацієнтом першого варіанту, клізми необхідно поставити ввечері напередодні обстеження, в два сеанси з інтервалом в одну годину. Вранці очищаючі процедури слід повторити.