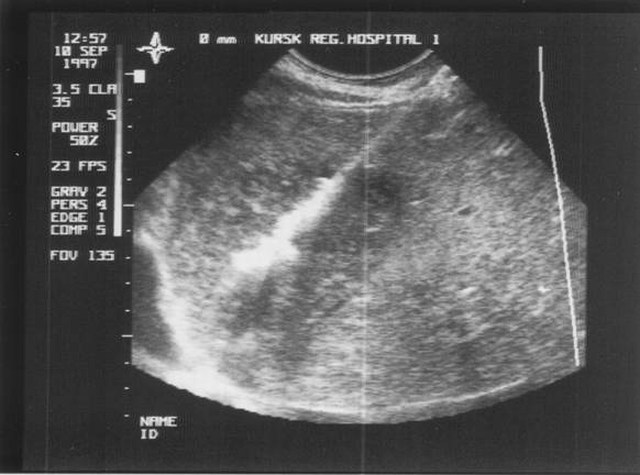
Аутоімунний тиреоїдит: симптоми, лікування
Аутоімунний тиреоїдит (АІТ) – це хронічне запалення щитовидної залози, що проявляється порушенням вироблення тиреоїдних гормонів, а також зміною розмірів та структури тиреоїдної тканини. Розвиток аутоімунного тиреоїдиту часто проходить в прихованій формі, в результаті чого захворювання діагностують на пізній стадії.
Виділяють кілька форм аутоімунного тиреоїдиту в залежності від особливостей гормональної діяльності та розмірів щитовидної залози:
- хронічний — характеризується найбільшою стабільністю роботи і розмірів органу;
- гипертофический (лімфоцитарний зоб, або хвороба Хашимото) — спостерігається значне дифузне або вузлове збільшення з одночасним згасанням гормональних функцій;
- атрофічний – патологічне зменшення об’єму щитоподібної залози;
- післяпологовий;
- ювенальний (підлітковий).
Розвиток аутоімунного запалення, як правило, складається з трьох фаз, кожній з яких робота щитовидки проявляється особливим чином:
- тиреотоксична фаза (або тиреотоксикоз) – збільшується кількість гормонів Т3 і Т4, і знижується рівень ТТГ (тиреотропний гормон гіпофізу, стимулює активне виділення гормонів Т4 і Т3);
- эутироидная (субклінічна) або эутириоз – це баланс тиреоїдних і тиреотропного гормонів, при цьому може спостерігатися незначне або значне збільшення органу;
- гіпотиреоїдна фаза (гіпотиреоз) – дефіцит гормонів Т3 і Т4, що призводить до підвищення ТТГ і зниження загального метаболізму.
Причини

Основною і головною причиною АІТ вважається генетичний збій, при якому порушується імунна відповідь організму на роботу щитовидної залози: спеціальні імунні клітини (Т-лімфоцити) руйнують ферменти в тиреоцитах. В результаті аутоімунних процесів у щитовидній залозі порушується цілісність і функціональність тиреоїдних тканин, і спостерігається хронічний запальний процес.
У результаті хронічного запалення щитовидна залоза може збільшуватися в об’ємі за рахунок розростання сполучної тканини або функціональних клітин, або ж зменшаться.
Розвитку аутоімунного тиреоїдиту щитовидної залози також можуть сприяти такі хвороби:
- цукровий діабет;
- системний червоний вовчак;
- ревматоїдний артрит;
- перніціозна анемія;
- хронічний аутоімунний гепатит.
Генетична схильність до хвороб щитовидної залози також може стати причиною розвитку аутоімунного захворювання.
Симптоми аутоімунного тиреоїдиту
Аутоімунний тиреоїдит в субклінічній фазі практично не проявляється. Єдиним симптомом патології при эутиреозе є збільшення або помітна асиметрія на передній частині шиї.
Симптоми аутоімунного тиреоїдиту щитовидної залози у фазі гіпертиреозу, що характерно для післяпологового, ювенільного та хронічного видів АІТ, проявляються наступним чином:
- тахікардія;
- нервозність, підвищена збудливість;
- підвищене потовиділення;
- підвищений тиск, артеріальна гіпертензія;
- непереносимість жари;
- зниження ваги на тлі гарного і постійного апетиту;
- м’язова слабкість при фізичних діях;
- нестабільна робота ШКТ;
- ламкість нігтів, випадання волосся;
- дискомфорт в очах, сльозотеча;
- порушення менструального циклу у жінок і потенції у чоловіків.
Якщо при хронічному аутоімунному тиреоїдиті спостерігається нестача гормонів щитовидної залози (гіпотиреоз), то симптоми захворювання проявляються наступним чином:
- поступове збільшення маси тіла при стабільному харчуванні і зниження апетиту;
- сухість, потовщення і зміна кольору шкіри (так звана «воскова маска»);
- сонливість, постійна втома, загальмованість;
- запаморочення, частий головний біль;
- непереносимість холоду;
- погіршення зору;
- біль у м’язах і судоми;
- запор, зниження кількості добового сечовипускання;
- набряклість обличчя і кінцівок;
- порушення менструального циклу.
Діагностика
Діагностика аутоімунного тиреоїдиту здійснюється з допомогою низки аналізів для оцінки розмірів і гормональної діяльності, а також для визначення наявності антитіл до ферментам щитовидки.
Методи діагностики захворювань щитовидної залози можна розділити на дві групи: лабораторні та інструментальні дослідження. Лабораторні аналізи роботи представлені нижче:
- аналіз крові на антитіла – визначення рівня антитіл до тиреопероксидазе (АТТПО, нормальні показники до 35 МО/мл), до тиреоглобуліну (АТТГ, норма до 40МЕмл), до рецепторів ТТГ (рТТГ, норма до 1,75 МО/л);
- аналіз крові на тиреоїдні гормони включає дослідження Т4 і Т3 в загальній і вільній формі з такими показниками норми: Т3 заг. – 0,8-20,нг/мл, Т3 заг. – 2,5-4,3 нг/мл, Т4 заг. – 5,1-14,1 нг/дл, Т4 заг. – 0,93-1,7 нг/дл;
- аналіз на ТТГ є головним показником гормональної діяльності щитовидної залози і має свідчення норми 0,4-4,0 мЕд/л.
Інструментальні дослідження щитовидної залози включають ультразвукове дослідження і біопсію:
- Аутоімунний тиреоїдит проявляється на УЗД у вигляді змін у структурі тиреоїдної тканини, а саме при наявності зернистості, підвищеної акустичної щільності (розростання сполучної тканини). Також під час обстеження оцінюються наявність і величина вузлів, розміри щитовидної залози при дифузному збільшення і атрофії для подальшого моніторингу збільшення або зменшення тканин.
- Біопсія обов’язково призначається при наявності одного або декількох вузлів у тиреоїдних тканинах для визначення доброякісності або злоякісності патологічних процесів.
Лікування
Лікування аутоімунного тиреоїдиту може бути як консервативним, так і хірургічним. У випадках, якщо розміри щитовидної залози незначно перевищують норму, практикується консервативне лікування, що складається з гормональної терапії і усунення супутніх симптомів хвороби:
- При гіпертиреозі призначають тиреостатики (препарати, що сприяють зниження гормональної активності), альфа-адреноблокатори для нормалізації роботи серця, седативні засоби для стабілізації нервової системи і т. д. Лікування займає від 6 місяців до 2 років і в результаті терапії досягається стійке стан еутиреозу.
- У эутиреозной фазі захворювання застосовується тироксин (штучний гормон Т4) в мінімальних дозах для запобігання подальшого розростання щитовидної залози на протязі 6-8 місяців.
- При гіпотиреозі тироксин є життєво важливим препаратом і приймається на постійній основі, так як регулює всі метаболічні процеси в організмі. Призначення тироксину відбувається індивідуально, залежно від показників ТТГ у крові.
Альтернативним способом лікування аутоімунного тиреоїдиту є видалення щитовидної залози, яке застосовується в наступних випадках:
- відсутність результатів при консервативному лікуванні гіпертиреозу;
- при рецидиві гіпертиреозу;
- при значному збільшенні органу;
- при виявленні злоякісних утворень.
Видалення щитовидної залози здійснюється кількома способами:
- Застосування радіоактивного йоду 131 – радіоактивна речовина засвоюється і руйнує тиреоїдну тканина протягом 2 місяців, при цьому немає необхідності у відкритому хірургічному втручанні.
- Повне видалення щитовидної залози оперативним способом (тиреоїдектомія) або часткове видалення (гемитиреоидэктомия). Операція здійснюється лапароскопічним і відкритим способом.
Після операції виникає потреба щодня заповнювати недолік тиреоїдних гормонів, приймаючи тироксин в призначеній дозі.
Наслідки
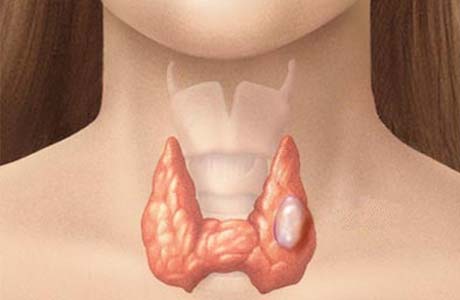
Якщо захворювання не було виявлено своєчасно, то порушення вироблення гормонів при відсутності лікування може призвести до таких наслідків аутоімунного тиреоїдиту:
- стан гіпотиреозу без терапії тироксином викликає безпліддя, зниження обміну речовин і важкий стан організму аж до коми (микседематозная кома), що має високий відсоток летальних наслідків (до 80%);
- гіпертиреоз може викликати серцеву недостатність, інфаркт, м’язову атрофію, психоз і т. д;
- хронічний аутоімунний тиреоїдит призводить до виникнення злоякісних вузлових утворень (ракових клітин) в щитовидній залозі (карцинома, лімфаденіт);
- наявність одного аутоімунного захворювання підвищує ризик виникнення аналогічних хвороб інших систем організму (вітіліго, цукровий діабет, артрит тощо).
Своєчасне виявлення і відповідна терапія аутоімунного порушення знижує ймовірність розвитку ускладнень у вигляді гіпер – та гіпотиреозу.
При вагітності
Наявність аутоімунного тиреоїдиту при вагітності є чинником ризику і для жінки, і для розвитку дитини. Захворювання може призвести до серйозних наслідків:
- викидень;
- кровотечі;
- гіпоксія плоду;
- прееклампсія;
- передчасні пологи;
- вроджені хвороби дитини.
Лікування щитовидної залози під час вагітності відбувається дуже обережно з урахуванням можливої потенційної небезпеки для дитини від медикаментозної терапії:
- Якщо захворювання супроводжується станом гіпотиреозу, обов’язковою умовою нормального розвитку плоду є компенсація нестачі тиреоїдних гормонів у вагітних з допомогою тироксину.
- У разі гіпертиреозу проводиться симптоматичне лікування і поповнення дефіциту поживних речовин (вітамінів, мікроелементів). Терапія гіпотиреозу з допомогою тиреостатиків здійснюється тільки після пологів.
Післяпологовий період (3-6 місяців) є критичним для ендокринної системи, так як відбувається гормональна перебудова організму, яка негативно впливає на роботу щитовидної залози і призводить до збільшення тиреоїдної тканини та появи пухлин.
У цей період слід пройти додаткове обстеження і здати кров на гормони, щоб визначити стан ендокринної системи та відкоригувати лікування при необхідності.
Харчування
Розвиток аутоімунного процесу призводить до порушення метаболізму в результаті чого спостерігається дефіцит вітамінів і мінералів в організмі. За допомогою збалансованого харчування необхідно заповнити недолік таких речовин:
- йод;
- залізо;
- селен (рекомендується проводити регулярний прийом селену курсами за 7 днів кожні 6 місяців при гіпотиреозі);
- цинк.
Також при АІТ щитовидної залози може спостерігатися дефіцит білка, тому в раціон необхідно вводити м’ясо і рибу незалежно від наявності гіпер – або гіпотиреозу. Ще одним важливі елементом живлення є заповнення нестачі вітамінів, тому в щоденному раціоні повинні бути присутніми продукти, що містять вітаміни А, С, В1, В6, В12:
- яйця, молоко, печінка, кокосова олія (джерела вітаміну А);
- петрушка, чорна смородина, узвар з шипшини, цитрусові (вітамін С);
- свинина, арахіс, кешью, гречка, сочевиця (містять вітамін В1);
- квасоля, м’ясо, шпинат, банани (для поповнення вітаміну В6);
- сир, оселедець, яловича печінка, шампіньйони (вітамін В12);
- тунець, краби, горіхи (містять селен).
Лікування народними засобами
Поряд з консервативною терапією лікування захворювання можна проводити за допомогою народних засобів, які застосовуються у вигляді компресів на щитовидну залозу.
Компрес із соснових бруньок. Соснові бруньки мають потужні протизапальні властивості, зміцнюють стінки судин щитовидної залози. Компрес допоможе знизити інтенсивність аутоімунних процесів.
Щоб приготувати настій, необхідно змішати 2 пачки соснових бруньок (аптечні) і 400 мл. горілки в скляній ємності, закрити кришкою і помістити в темне і тепле місце на 3 тижні. Потім після закінчення часу слід настоянку процідити і протирати шию в області щитовидної залози 3-4 рази в день протягом місяця.
Компрес з кори в’яза. Застосування лікарських засобів на основі кори в’яза практикується при багатьох хворобах, мають запальну природу, в тому числі і аутоімунний тиреоїдит.
Для приготування відвару потрібно взяти 10 грам кори в’яза, залити склянкою води і варити на повільному вогні 10 хвилин. Після охолодження роблять компрес на передню частину шиї за 30 хвилин перед сном протягом місяця.