Паратонзіллярний абсцес – симптоми, лікування, ускладнення та наслідки абсцесу
Паратонзіллярний абсцес, що це таке і як він розвивається?
Абсцес це обмежений гнійник, укладений в капсулу. Паратонзіллярний абсцес формується в небном кишені в безпосередній близькості від мигдалин і вважається досить рідкісною, але дуже важкою патологією.
Захворювання також відомо, як паратонзилліт або флегмонозна ангіна. Такі назви хвороба отримала за локалізації вогнища і причин, які найчастіше стають причиною формування абсцесу – ангіни і тонзиліт.
Паратонзилліт частіше зустрічається у пацієнтів повнолітнього віку, які мають хронічні патології горла. У 15% пацієнтів хвороба постійно рецидивує, особливо в осінньо-зимовий період одночасно з іншими хронічними патологіями.
Лікування абсцесу паратонзиллярного
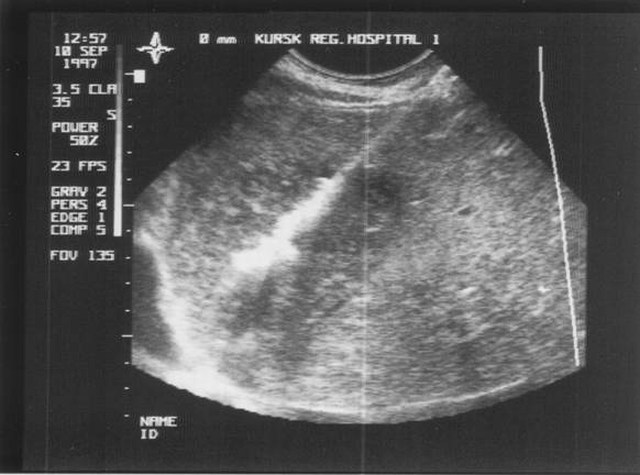
Діагностика захворювання
При паратонзіллярном абсцесі домашнє лікування неприпустимо, необхідно проконсультуватися з лікарем при перших ознаках утворення гнійника в горлі. Діагноз ставиться на підставі:
- загального огляду і фарингоскопії;
- збору скарг;
- загального аналізу крові;
- УЗД шиї.
Характерна особливість абсцесу – посилення болю при повороті голови в уражену сторону. З-за цього пацієнти постійно ходять з трохи нахиленою головою в бік здорової мигдалини, що дозволяє лікарям безпомилково діагностувати абсцес візуально.
Діагностика паратонзиллярного абсцесу зазвичай не завдає труднощів для досвідченого фахівця. Характерні ознаки хвороби дозволяють вже при візуальному огляді горла поставити правильний діагноз.
Повна діагностика включає в себе такі методи:
- Загальний огляд хворого – промацування лімфовузлів, вимірювання температури, виявлення гнильного запаху з рота.
- Фарингоскопия – огляд глотки дозволяє виявити морфологічні зміни: асиметрію зіву, гіперемію, набряки.
- Збір анамнезу – опитування пацієнта про самопочуття, перенесених інфекцій, хронічних патологій.
- Лабораторна діагностика – загальний аналіз крові з лейкоцитарною формулою, бактеріологічне дослідження для виявлення збудника.
У деяких випадках може знадобитися інструментальне обстеження – УЗД, КТ, рентгенографія. Це необхідно для виключення розвитку новоутворень і визначення точної локалізації запального процесу.
Перш чим поставити діагноз «паратонзіллярний абсцес», необхідно провести диференціальну діагностику з скарлатину, дифтерію, злоякісними пухлинами та аневризмою сонної артерії.
При встановленні діагнозу лікар проводить візуальний огляд ротової порожнини і пальпує запалені лімфовузли під областю ураження. Додатково проводяться лабораторні аналізи, вони включають в себе аналіз крові і сечі. Їх результат дає можливість виявити або спростувати наявність захворювання.
Розвиток паратонзилліта за аналізом крові легко виявити за яскраво вираженого лейкоцитозу з нейтрофилезом і високої швидкості осідання еритроцитів (більше 30-35 мм за годину).
Зниження добового діурезу також вказує на наявність захворювання в організмі, при цьому у багатьох хворих збільшується вміст білка і лейкоцитів, з’являються еритроцити в сечі.
У деяких випадках для підтвердження діагнозу паратонзилліт призначається проведення комп’ютерної томографії та УЗД.
Іноді потрібна консультація інших фахівців для проведення диференціальної діагностики, щоб спростувати появу інших супутніх захворювань і призначити лікувальні заходи:
- Хірурга – при операційному методі лікування паратонзилліта і для виключення флегмони або медіастиніту.
- Інфекціоніста – при підозрі на скарлатину, дифтерію і бешихове запалення.
- Онколога – для виключення злоякісної пухлини.
- Ендокринолога – при появі супутніх захворювань і збою обмінних процесів.
На підставі проведених аналізів і огляду лікар підтверджує діагноз паратонзилліт і призначає відповідне лікування захворювання.
Причини, що викликають паратонзилліт
Поширення інфекції в порожнині рота обумовлено анатомічними особливостями мигдалин і оточуючих їх тканин. Мигдалики мають невеликі поглиблення – крипти. В процесі хвороби в них накопичується гній, що утворюється гнійник.
Причиною паратонзиллярного абсцесу часто стає будь-гнійне запалення в роті: карієс, периотит, травми
Поступово на місці гнійників утворюються рубці, які погіршують дренажну функцію мигдалин. Гній і рідина залишаються в поглибленнях, починається внутриминдаликовый абсцес. Якщо осередок запалення не усунуто, з’являються нові джерела інфекції, очищення крипт сповільнюється.
У інфекції з’являється можливість проникнути через залози вглиб і поруч розташоване простір. Таке явище називають паратонзіллярний абсцес. Пухкі околоминдаликовые тканини є сприятливим ґрунтом» для інфекції. Тому абсцеси тут виникають дуже часто.
Причиною паратонзиллярного абсцесу часто стає будь-гнійне запалення в роті: карієс, периотит, травми. Рідше інфекція потрапляє через кров або внутрішнє вухо. Схильність до абсцесів лікарі спостерігають у таких категорій пацієнтів:
- хворих на цукровий діабет,
- при анемії,
- зі зниженим імунітетом,
- при онкологічних процесах в організмі.
Якщо після видалення мигдалин залишилася невелика частина лімфоїдної тканини, вона також може стати джерелом запалення. Всі перераховані проблеми зі здоров’ям призводять до погіршення імунітету. Завдяки цьому інфекції легше подолати захист, проникнути в організм.
Класифікація
При паратонзіллярном абсцесі лікування повинно призначатися з урахуванням виявленої форми хвороби. Від цього залежить, які засоби приймати, як запобігти ускладнення. Виділяють три основних форми паратонзилліта, опис яких допоможе точно встановити діагноз:
- Набрякла. Її діагностувати найважче, так як симптоми важко відрізнити від звичайної застуди. Характерними ознаками є біль в горлі, почервоніння, набряклість слизової.
- Інфільтративна. Її супроводжують явні ознаки інтоксикації: головний біль, підвищена температура, слабкість. Також з’являються місцеві симптоми: горло стає червоним, кожен ковток викликає сильний біль. З такою формою паратонзилліта до лікаря потрапляє до 15% хворих.
- Абсцедирущая. Якщо хвороба не була діагностована на попередніх стадіях, то виникають гнійники різної локалізації. Найчастіше пацієнти (близько 85%) потрапляють до лікаря саме на цьому етапі розвитку хвороби.
Розташування абсцесу впливає на симптоми і лікування. Враховуючи цей фактор, виділяють декілька видів хвороби. Найчастішим вважається передній і супратонзиллярный. Він локалізується над мозочка, охоплюючи слизову між гландой і передній дужкою.
Зустрічається у 70% хворих. Другим за кількістю випадків вважається задній абсцес. Він розвивається в 16% випадках, розташовуючись на слизовій між задньою дужкою і мозочка. Всього в 7% випадків зустрічається нижній абсцес. Його розташування – між бічною частиною зіву і нижньою частиною гланди.
Найрідкіснішою (до 4%), але при цьому найбільш важкою формою є латеральний або бічній абсцес. Він охоплює слизову між глоткою і серединою мигдалини. Враховуючи, що обмежений простір не дає можливість гнійника прорватися і очистити порожнину, гній накопичується, запалюються сусідні тканини.
Запалення з однаковою ймовірністю може початися з будь-якого боку мигдалин. Лівобічний паратонзіллярний абсцес виникає не менш часто, чим правосторонній. Особливих анатомічних передумов до того, з якою саме сторони виникне абсцес, немає. Виявити захворювання допомагає вираженість симптомів, характер їх прояву.
Часті запальні процеси на мигдалинах (гландах), такі як ангіна, можуть призвести до виникнення хронічної форми тонзиліту. У 8 з 10 випадків це захворювання є причиною паратонзилліта, який, у свою чергу, може перейти в паратонзіллярний абсцес.
Розвиток абсцесу обумовлено анатомічними характеристиками мигдаликів, а також сусідніх з ними тканин. Будова мигдалин передбачає наявність заглиблень, які називаються крипти. Ці поглиблення зосереджені ближче до верхньої частини гландов, що обумовлює часте розвиток запалення саме на цій ділянці. При тонзиліті крипти заповнюються гноєм.
Важливо! При хронічній формі процесу на ділянках, де виникло запалення, формуються рубці, що порушують природні процеси обміну рідинами в тканинах і утруднюють відтік гнійного вмісту.
Чим довше триває запальний процес, тим більше забиваються крипти і інфекційний процес поглиблюється. Інфекція проникає через залози Вебера в тканини навколо миндаин, потрапляючи в паратонзиллярную область.
Знижена щільність верхній частині гландов найбільш схильна інфекційних поразок, тому саме там швидше всього розвивається цей процес.
На тлі перебігу хронічної форми тонзиліту часто знижується імунітет, і організм уже не може повноцінно протистояти розмноженню мікробів. Це і пояснює, чому так часто інфекція проникає в паратонзиллярное простір.
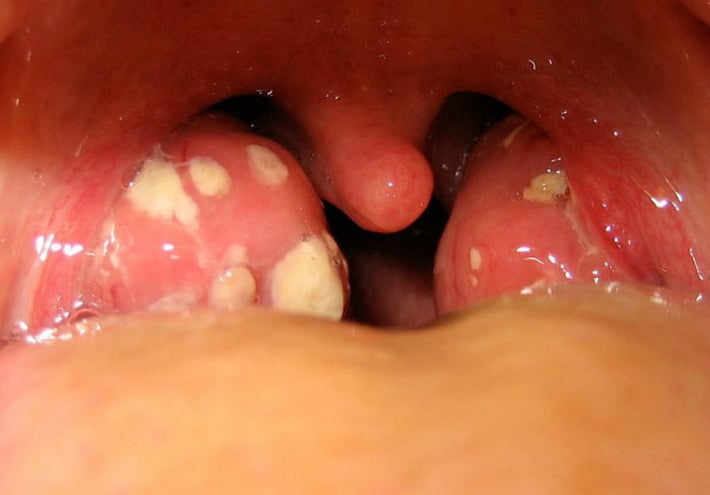
Паратонзіллярний абсцес — гостре запалення, які локалізуються в околоминдалиновой клітковині. З’являється в результаті поширення запального процесу з піднебінних мигдаликів при ангіні.
Паратонзіллярний абсцес може бути спровокований іншими захворюваннями, що розвиваються в порожнині рота і супроводжуються утворенням гною. Такими факторами можуть бути запущений карієс нижніх «вісімок», запальний процес у слинних залозах, періостит, а також механічні травми шиї.
Іноді інфікування може відбутися через внутрішнє вухо або через кровоносну систему пацієнта.Ймовірність розвитку паратонзиллярного абсцесу збільшується у пацієнтів при наявності таких захворювань:
- Імунодефіцитні стани;
- Недокрів’я (анемія);
- Онкологічні захворювання;
- Цукровий діабет.
Всі перераховані хвороби супроводжуються послабленням захисної системи організму, зокрема, падінням місцевого імунітету. На тлі такого стану гланди стають менш захищеними перед можливими інфекційними процесами.
Гланди при паратонзіллярном абсцесі
Причиною розвитку паратонзилліта є вплив стафілококів, стрептококів або інших патогенів, переходячи через кров або лімфатичні вузли, проявляється як ускладнення поточної ангіни або хронічного тонзиліту.
Мигдалина є своєрідним бар’єром, що перешкоджає проникненню інфекції за межі, але внаслідок ослабленого імунітету її захисні функції знижуються, а бактерії проникають у прилеглі тканини.
Подальшому поширенню запального процесу в ротовій порожнині сприяють сприятливі фактори розвитку захворювання:
- Переохолодження організму.
- Зловживання алкоголем і куріння.
- Сезонні загострення.
- Регулярні стреси і нервові розлади.
- Неправильно проведена операція по видаленню мигдалин.
- Хронічні простудні захворювання.
- Порушення покривів слизової внаслідок механічних ушкоджень (подряпин, травм).
- Лімфобластний лейкоз.

Переохолодження організму може спровокувати таку хворобу, як паратонзилліт
Іноді паратонзилліт з’являється в результаті карієсу зубів або впливу чужорідних тіл на гортань, таких як рибні кістки, колоски жита чи пшениці.
Безпосередня причина розвитку абсцесу – проникнення бактеріальних збудників в підшкірну клітковину. Найчастіше він формується під впливом анаеробних бактерій, стрептокока і золотистого стафілокока.
Паратонзіллярний абсцес може виникнути при грибковому ураженні, що викликає запалення і провокативній приєднання бактеріальної інфекції. Поєднання грибків і бактерій вимагає більш агресивного і тривалого лікування.
Гнійник в горлі розвивається, як наслідок важкого гострого фарингіту, тонзиліту або ангіни, або після рецидиву цих захворювань, якщо вони мають хронічний перебіг.
Окремо виділяють причини, що знижують імунітет і сприяють розмноженню патогенних мікроорганізмів: респіраторні захворювання, порушення обміну речовин, переохолодження, дефіцит вітамінів, шкідливі звички.
Як лікувати паратонзіллярний абсцес
З-за ризику найнебезпечніших ускладнень звернення до лікаря обов’язково
При паратонзіллярном абсцесі симптоми наростають дуже швидко, тому важливо звернутися до лікаря при появі перших ознак захворювання. Хвороба небезпечна ускладненнями, тому лікування проводиться тільки в стаціонарі.
Існує два методи лікування – медикаментозний та хірургічний. Їх поєднання дозволяє позбутися від абсцесу швидко, і вже після декількох днів перебування в стаціонарі пацієнта виписують. При наявності протипоказань до хірургічного лікування, проводиться тільки медикаментозна терапія.
Практично у всіх випадках абсцес розкривається самостійно приблизно на 6-7 день після утворення гнійника. Це небезпечно ускладненнями внаслідок попадання гнійних мас в кров і інфікування органів дихальної системи.
Медикаментозна терапія проводиться за допомогою антибіотиків. Пацієнтам призначають препарати широкого спектра дії, активні щодо стрептококів і стафілококів. Щоб забезпечити швидкий ефект, препарати вводяться внутрішньом’язово.
Після того, як абсцес прорветься самостійно, лікар бере зразок його вмісту на аналіз, за результатами якого схема лікування коректується з урахуванням збудника хвороби.
Якщо вибрано медикаментозне лікування, пацієнт залишається в стаціонарі до тих пір, поки абсцес не розкриється і його вміст не буде повністю видалено. Весь цей час триває терапія антибіотиками.
Найбільш ефективний метод – це розтин скальпелем паратонзиллярного абсцесу. Процедура проводиться під місцевою анестезією.
Лікар скальпелем розкриває абсцес, після чого застосовується дренування для видалення гнійного вмісту. Нерідко потрібне повторне дренування, так як через кілька годин порожнину знову заповнюється гноєм.
Для зменшення ризику ускладнень, пацієнт приймає антибіотики до процедури, і ще деякий час після розтину паратонзиллярного абсцесу.
Після розтину паратонзиллярного абсцесу необхідно:
- дотримувати постільний режим;
- полоскати горло антисептичними засобами;
- приймати антибіотики;
- приймати знеболюючі препарати;
- збільшити споживання води.
При паратонзіллярном абсцесі після розтину може застосовуватися фізіотерапія, але не раніше, чим через тиждень після дренування порожнини.
Якщо захворювання стало ускладненням хронічного тонзиліту і існує ризик повторного утворення абсцесу, приймається рішення про видалення мигдалин. Така процедура може проводиться одночасно з розтином абсцесу.
Патогенез
Розвиток паратонзиллярного абсцесу починається при проникненні інфекційних збудників у тканини піднебінних кишені. Як правило, гнійник формується в підшкірній клітковині, викликаючи сильну набряклість сусідніх тканин.
При хронічних захворюваннях глотки порушується дренування піднебінних тканин через закупорки лакун, формування рубців і дисфункцій слинних залоз. Порушення дренування призводить до активному розмноженню бактерій і їх проникненню в підшкірні шари.
Абсцес може формуватися при механічному пошкодженні слизової оболонки, в результаті інфекційні агенти з порожнини рота проникають до травмованої області і починають стрімко розмножуватися.
При розвитку паратонзиллярного абсцесу, викликаному інфекцій внутрішніх органів, патогенні мікроорганізми проникають в горло по кровоносних або лімфатичних шляхах. У цьому випадку уражаються тільки м’які тканини, не впливаючи на мигдалини.
Можливі ускладнення
Паратонзіллярний абсцес чреватий наслідками, які полягають у поширенні запалення і збільшення масштабів гнійного ураження. Якщо інфекція проникає в простір за глоткою, то говорять про розвиток парафарингеального абсцесу і флегмони.
Такий стан можна отримати при мимовільному розтині паратонзиллярного абсцесу або в процесі проведеної операції, якщо допущено пошкодження стінки глоткової. Якщо вчасно прийняти заходи, парафарингеальный абсцес можна ефективно зупинити і повністю усунути, з використанням хірургічних і медикаментозних методів.
Увага! Флегмона, що виникла в шеном просторі, небезпечна для життя через анатомічних особливостей людини. Розлиття гною і стрімке поширення інфекції по шийної клітковини може закінчиться найплачевнішим чином.
Лікування в даній ситуації є екстреним і проводиться виключно хірургічними способами, так як інакше неможливо забезпечити відтік гнійного вмісту. Якщо це не здійснити, можливий розвиток сепсису із загальним ураженням організму.
Ще одним небезпечним ускладненням є запалення в області серця і головних кровоносних судин. Такий стан називається медиастенитом. Гнійне інфікування тканин клітковини в області грудини вважається одним з важких станів, які загрожують життю пацієнта. Лікування потрібно в найкоротші терміни.
Наслідки паратонзиллярного абсцесу, пов’язані з поширенням гнійної інфекції, вимагають обов’язкової антибіотикотерапії. У список найбільш призначуваних препаратів входять ліки, що відносяться до категорії цефалоспоринів (третє і четверте покоління препарату). Часто паралельно застосовуються засоби, що підвищують імунітет.
Ефективність призначених препаратів оцінюється через дві доби після початку прийому. Недостатня результативність вказує на необхідність заміни обраного медикаменту.
Виникає ризик потрапляння в кров інфекції
Ускладнення після паратонзиллярного абсцесу дуже небезпечні і пов’язані з інфікуванням розташованих поруч органів і лімфатичних вузлів. Серед можливих ускладнень:
- сепсис (зараження крові гноєтворними бактеріями);
- гнійне запалення м’яких тканин шиї;
- стеноз і набряк гортані, що призводить до задухи і летального результату;
- запалення середостіння.
Щоб уникнути ускладнень, необхідно дотримуватися рекомендацій лікаря. Антибактеріальні препарати приймають протягом 7 днів після розтину абсцесу.
Ускладнення флегмонозно ангіни дуже небезпечні, так як вони вражають не тільки горло і довколишні тканини, але і внутрішні органи. Інфекція здатна поширюватися разом з кров’ю та лімфатичної рідиною по всьому організму.
Інші наслідки паратонзиллярного абсцесу:
- Гайморит.
- Нефрит.
- Тромбофлебіт.
- Стеноз гортані.
- Некроз.
- Бешихове запалення.
- Інфекційно-токсичний шок.
- Лімфаденіт.
При проникненні бактеріальних збудників в артеріальні судини існує ризик розвитку тромбозу кавернозного синуса і гнійного менінгіту. При попаданні патогенної мікрофлори в системний кровотік може розвинутися сепсис, небезпечний для життя пацієнта.
Класифікація
Своєчасна діагностика і виявлення виду паратонзиллярного абсцесу дозволяє грамотно підібрати препарати і швидко вилікувати патологію. Спочатку паратонзилліт класифікують за причини виникнення – грибковий, бактеріальний, травматичний.
Паратонзіллярний абсцес ділиться на кілька видів по розташуванню запалення:
- Передневерхній (передній) – найпоширеніший. При ньому уражаються тканини, що знаходяться над мигдалинами.
- Задній – патологічний процес розвивається за задній дужкою, супроводжується набряком гортані. У рідкісних випадках ураження охоплює саму дужку.
- Нижній – зазвичай викликана проникненням бактерій по кровоносній системі. Абсцес формується ближче до кореня мови, охоплюючи нижню частину гланд.
- Бічний (зовнішній) — паратонзилліт розвивається в області бокового краю піднебінної мигдалини. Поразка зазвичай розвивається тільки з одного боку, тому виділяють лівобічний і правобічний абсцес.
За зовнішнім змінам виділяють три стадії паратонзиллярного абсцесу:
- Набрякла – не має виражених ознак. Для цієї стадії характерні набряклість і розпушення тканин, розташованих близько мигдалин.
- Інфільтраційна – з’являються виражені симптоми абсцесу. Характеризується вираженим набряком, гіперемією, болючими відчуттями.
- Абсцедуюча – прояви цій стадії виникають на 5-7 днів від початку хвороби, якщо не було проведено відповідного лікування попередніх стадій. За рахунок великої набряклості деформується область зіву.
Класифікація захворювання дозволяє спрогнозувати подальший розвиток патології і підібрати методи терапії, що дозволяють вилікувати флегмонозную ангіну без негативних наслідків.
Від форми протікання і стадії розвитку існує класифікація захворювання.
Набряковий паратонзилліт. Виражається в склоподібному набряку слизових, хвороба характеризується блідістю тканин. Локалізацію запального процесу складно визначити, набряклість неба і дужок масштабна, розмір малого язичка збільшений.
Інфільтративний паратонзилліт. Супроводжується подібна форма хвороби почервонінням тканин навколо мигдалини з їх подальшим ущільненням. При огляді лікар зазначає: небо втрачає свою форму і стає опуклим в місці запалення.
Абсцедирующий паратонзилліт. Виражається в появі гнійника на місці запалення, при натисканні на нього через шкіру людина здатна спостерігати, як всередині рухається рідина.
Будь-яка з цих різновидів здатна розвиватися окремо або бути певною стадією розвитку захворювання, поступово переходячи до більш складної. З усіх трьох форм набряковий паратонзилліт є рідкісним і за статистикою фіксується 1 випадок з 10 хворих.
Прогноз
Прогноз паратонзиллярного абсцесу безпосередньо залежить від своєчасності та ефективності антибактеріальної терапії. При адекватно підібраних препаратах вилікувати флегмонозную ангіну можна за 15-20 днів.
Спрогнозувати перебіг хвороби важко, якщо присутні ускладнення. При наслідках, що розвилися в порожнині черепа, прогноз значно погіршується і багато в чому залежить від перебігу супутньої патології.
Незважаючи на важкі симптоми, паратонзіллярний абсцес горла в 95% випадків успішно лікується, з умовою своєчасного звернення до фахівця. Лікування тривале й розтягується на 3-4 тижні. У перший тиждень практикується лікування в стаціонарі.
Після курсу антибіотиків може призначатися фізіотерапія для профілактики повторного розвитку захворювання і прискорення відновлення тканини мигдалин.
Прогноз несприятливий, якщо гнійне запалення перейшло на сусідні органи або бактерії потрапили в кров, що вимагає тривалого лікування в стаціонарі і застосування сильнодіючих засобів. У важких випадках паратонзіллярний абсцес може призвести до ядухи.
Профілактика захворювання
Щоб не допустити розвитку паратонзилліта, необхідно своєчасно лікувати будь-які інфекційні захворювання. У першу чергу це відноситься до хронічного тонзиллиту. Обов’язково потрібно регулярно відвідувати стоматолога і своєчасно проводити санацію ротової порожнини.
Пацієнтам, протягом довгого часу страждають хронічним тонзилітом, рекомендується провести тонзиллектомію – операцію по видаленню мигдалин. Рішення про необхідність видалення гланд приймає лікар, у разі неефективності консервативної терапії хронічного захворювання горла.

Серед профілактичних заходів – підвищення імунітету, що особливо важливо при хронічному тонзиліті. Для цього можуть застосовуватися імуностимулятори, в тому числі рослинні (ехінацея), вітамінні препарати, загартовування.
Паратонзіллярний абсцес дуже небезпечний і може призвести до тяжких ускладнень, тому його неприпустимо лікувати самостійно.
Для запобігання розвитку захворювання та виникнення рецидивів необхідно проводити заходи по зміцненню імунної системи організму в цілому.
Відмова від куріння допоможе уникнути багатьох захворювань
- регулярні заняття спортом;
- відмова від куріння і зловживання алкоголем;
- своєчасне лікування простудних захворювань;
- контроль над рівнем цукру при цукровому діабеті;
- зміцнення імунітет організму;
- чергування фізичних навантажень з періодами відпочинку;
- проведення повітряних і водних процедур.
Не варто думати, що паратонзилліт легко вилікувати самостійно, адже препарати, які застосовувалися для лікування ангіни, в цьому випадку є марними і не можуть гарантувати одужання пацієнта без ускладнень.
У кращому випадку гнійник буде прориватися самостійно, поширюючи інфекцію по всьому організму. Тому слід проводити лікування захворювання згідно з рекомендаціями лікаря.
Уникнути розвитку патології можна при своєчасному лікуванні всіх ЛОР-захворювань і інфекцій внутрішніх органів. Обов’язково повинна проводитися санація ротової порожнини, ранових поверхонь і гнійних висипань.

Профілактика паратонзиллярного абсцесу включає в себе зміцнення імунітету. При хронічному фарингіті та тонзиліті необхідно регулярно приймати вітамінні комплекси, загартовуватися і частіше перебувати на свіжому повітрі.
Методи сучасної діагностики
Терапія паратонзилліта переслідує три мети — зменшення запального процесу, дренування порожнини гнійника і знезараження для запобігання подальшого розповсюдження інфекції.
Лікування паратонзиллярного абсцесу не відрізняється від терапії ангіни. В схему лікування включають антисептичні спреї, полоскання горла, прийом антибіотиків і змазування мигдалин.
Лікування частіше включають антибактеріальні препарати цефалоспоринового ряду — Супракс, Цефотаксим, Цефаклор, Сульцеф, Цефепім. Якщо бак-посів визначить чутливість до інших препаратів, то призначають саме їх.
Полоскати горло краще антисептичними розчинами з аптеки: Мірамістином, Фурациліном, Хлорофіліптом, Ротоканом, або чергувати їх з відваром ромашки, шавлії, календули. Можна використовувати розчин морської солі з додаванням 3-5 крапель йоду.
Лікування паратонзилліта включає в себе препарати симптоматичного дії:
- Жарознижуючі – Ибуклин, Парацетамол, Нурофен, Анальгін.
- Антигістамінні Препарати – Супрастин, Цетиризин, Діазолін, Лоратадин.
- При грибкової інфекції – Флуконазол, Кетоконазол, Леворин.
- Вітаміни – А, Е, групи В. Знеболювальні уколи з алое призначають при рецидивуючому паратонзилліті.
Якщо медикаментозне лікування паратонзиллярного абсцесу не дало позитивного результату, то необхідно хірургічне втручання.
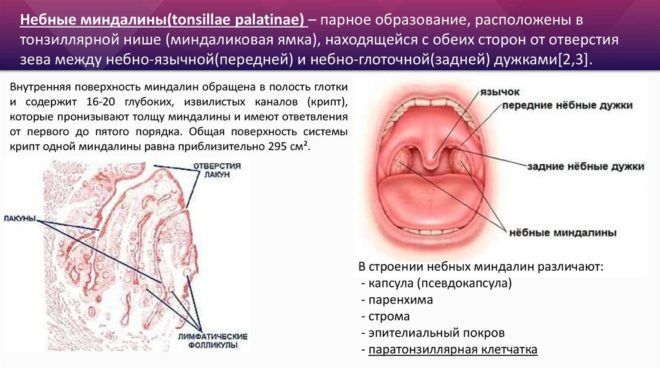
Оперативне втручання проводиться декількома способами:
- при неповному дозріванні гнійника проводиться відкачка гною шприцом;
- при дозріванні порожнину розтинають скальпелем;
- якщо хвороба викликана хронічним запаленням, то видаляють гланди, для запобігання рецидивів.
Лікувати паратонзіллярний абсцес потрібно продовжувати і після прориву гнійника, щоб запобігти повторному його наповнення гноєм і подальше розмноження патогенних мікроорганізмів.