Які бувають ангіни
Визначення хвороби. Причини захворювання
Захворювання на ангіну викликають різні мікроби, головним чином бета-гемолітичний стрептокок групи А та інші стрептококи, які потрапляють в глотку частіше з предметами домашнього вжитку, якими користувався хворий ангіною (наприклад, брудний посуд і ін).
У ряді випадків мікроби, що знаходяться в глотці і зазвичай не викликають захворювання, активізуються під впливом деяких несприятливих умов, наприклад, при охолодженні або різких коливаннях температури навколишнього середовища.
Деяким людям досить промочити ноги, з’їсти морозиво чи скупатися у водоймі, і вони зараз хворіють ангіною.
Також можуть сприяти різні дратівливі речовини, систематично потрапляють в глотку (дим, пил (у т. ч. домашній пил), алкоголь і ін), а також наявність аденоїдів або інших захворювань носоглотки, при яких порушується носове дихання.
Часті захворювання ангіною можуть бути пов’язані з гнійними запальними процесами в порожнині носа і його придаткових пазух (наприклад, з гайморитом), а також в порожнині рота (гнилі зуби).
Велика частина
потрапляють всередину організму через пошкоджені ділянки
і слизових оболонок, або разом з повітрям і їжею. На шляху бактерій знаходиться глотковий лімфатичне кільце, яке захищає організм від проникнення бактерій через ротову й носову порожнини. В результаті боротьби організму та інфекційного агента виникає локальна реакція мигдалин, звана ангіною.
Причинами захворювання ангіною є три великі групи збудників:
- Бактерії. В порожнині рота постійно присутні бактерії, які є нормальною мікрофлорою. Ці бактерії відносяться до групи умовно-патогенних збудників, які можуть викликати захворювання тільки при певних умовах. Іншою групою є патогенні бактерії. Потрапляючи в організм, вони затримуються на поверхні мигдалин, де при сприятливих умовах починають розмножуватися. Виникає локальна імунна відповідь із запаленням і набряком мигдаликів, що проявляється у вигляді тонзиліту.
- Віруси. Велика частина ангін, особливо в дитячому віці, обумовлена причиною зараження людини вірусом. Ці ангіни відрізняються від бактеріальних ангін короткою тривалістю і більш легким перебігом. Також варто зазначити, що у випадках, коли причиною ангіни є віруси, лікування антибіотиками є неефективним.
- Грибки.Грибки присутні практично скрізь, і організм людини не є винятком. В невеликій кількості вони завжди знаходяться на слизових оболонках порожнини рота. Активний ріст грибків стримує імунна система і умовно-патогенні бактерії. При зниженому імунітеті або при тривалому прийомі антибіотиків без використання протигрибкових препаратів грибки стрімко розмножуються, вражають мигдалини і, як наслідок, розвивається ангіна.
- Патологія носа і навколоносових пазух. При ринітах і гаймориті (запалення верхньощелепних пазух) створюються сприятливі умови для розвитку та поширення інфекції. Тривалий перебіг риніту або гаймориту призводить до того, що збудник інфекції потрапляє в ротоглотку і на поверхню слизової оболонки мигдаликів, де розмножується, викликаючи розвиток ангіни.
- Загальне і місцеве переохолодження організму. При загальному переохолодженні знижується імунологічний захист організму, що призводить до створення сприятливих умов для активізації умовно-патогенної мікрофлори, що постійно знаходиться в складках слизової оболонки мигдаликів. При місцевому переохолодженні мигдалин судини звужуються, знижується місцевий кровообіг. Разом зі зниженням припливу крові зменшується кількість лейкоцитів в мигдалинах, що також призводить до активізації умовно-патогенної мікрофлори та розвитку ангіни.
- Захворювання шлунково-кишкового тракту. При будь-яких захворюваннях шлунково-кишкового тракту залежно від ступеня і тяжкості ураження порушується травлення і всмоктування поживних речовин і вітамінів. Нестача цих компонентів веде до порушення створення організмом імунних клітин і зниження загального імунітету. Як наслідок, резистентність (опірність) організму до захворювань знижується, що в першу чергу проявляється інфекційними захворюваннями верхніх дихальних шляхів, у тому числі і ангіну.
- Зловживання алкоголем. Часте вживання алкоголю поряд з іншими шкідливими впливами на організм людини також знижує загальний імунітет. Крім свого загального впливу він робить і місцевий вплив на мигдалини. Це виражається в частому дражливому впливі алкоголю на слизову оболонку мигдалин і її пошкодження, що створює сприятливі умови для розвитку ангіни.
- Неправильне харчування. Одноманітна їжа з низьким вмістом вітамінів призводить до розвитку анемії та зниження імунітету. До вітамінів, які беруть участь у формуванні еритроцитів, відносяться вітаміни групи В. Недостатність вітаміну С призводить до підвищення проникності стінки судин, що полегшує бактеріям отримання поживних речовин, що циркулюють в крові, прискорює проникнення токсинів в кровоносне русло.
- Куріння. При курінні сигаретний дим з домішкою токсинів і смол впливає на слизову оболонку мигдалин, змінюючи її структуру. Також під впливом нікотину відбувається спазм судин, що зменшує приплив крові до миндалинам і, як результат, знижується місцевий імунітет.
Причиною гострого тонзиліту у дорослих є зараження патогенними мікроорганізмами, в основному стрептококами, стафілококами. Набагато рідше інфікування відбувається блідою спирохетой, аденовірусом, грибками.
Провокувати розвиток запалення мигдалин може загальне переохолодження, промокання ніг, вживання холодної їжі або води, купання в холодному водоймі, попадання в носоглотку дратівливих мікрочастинок.
У гострого тонзиліту дуже високий індекс контагиозности. Це означає, що здоровим людям необхідно обмежити контакти з хворими до мінімуму. А при догляді за хворою людиною дотримуватися всіх правил карантину
Ангіна (від латинського «angile» — тиснути, стискати) — гостре інфекційне захворювання, що викликається виключно бета-гемолітичним стрептококом групи А, який вражає лімфоїдний апарат глотки. Клінічно характеризується синдромом загальної інфекційної інтоксикації, гострим тонзилітом і углочелюстным лімфаденітом.

Етиология
Царство бактерії
Рід — стрептококи
Вперше стрептокок був виявлений т. Бильротом в 1874 році.
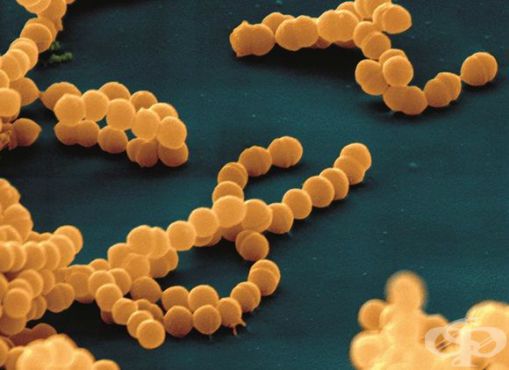
Стрептококи є нерухомими грампозитивними бактеріями. Вони розташовуються парами, ланцюжками. Їх таксономічне поділ грунтується на відмінності будови А-ліпополісахариду (забезпечує спорідненість до сполучної тканини).
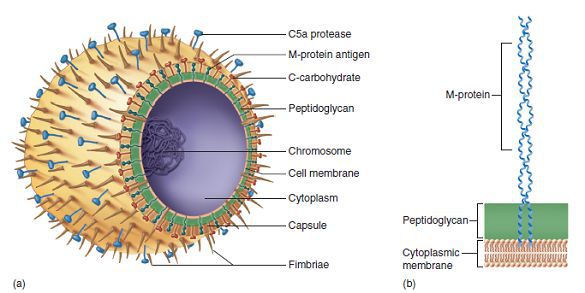
Будова стрептокока:
- Протеїни клітинної стінки:
- М — пригнічує фагоцитоз, має спорідненість до сполучної тканини серця;
- Т — фактор типоспецифичности;
- R — нуклеопротеид;
- Протеїназ — викликає набухання сполучної тканини серця;
- Стрептокіназа — бере участь у перекладі плазміну в плазміноген, тобто викликає фібриноліз
- Липотейхоевая кислота — має спорідненість до епітелію лімфоїдного апарату глотки, що забезпечує фіксацію стрептокока, тобто є рецептором;
- Гіалуронова кислота входить до складу капсули, перешкоджає фагоцитозу збудника і розщеплює глікозаміноглікани;
- Стрептолизины:
- S (гемоліз еритроцитів, імуносупресія);
- Про (кардиотоксичен — впливає на мітохондрії, блокує тканинне дихання в серцевому м’язі і порушує проведення серцевих імпульсів);
- Эритрогенный екзотоксин — т. зв. токсин Діка, викликає типові прояви скарлатини, а в сукупності з іншими факторами патогенності вражає капіляри, викликаючи точкову висип. Первинна інфекція, як правило, протікає по типу скарлатини, а всі повторні зараження — по типу ангіни, так як до токсину Діка виробляється імунітет. Однак слід пам’ятати, що прояви життя на Землі дуже великі і різноманітні, і не завжди підкоряються правилам — іноді скарлатина не проявляється, наприклад, при субклінічній формі, коли первинне захворювання протікає приховано, а імунітет до токсину формується, або конкретний штам стрептокока є нетоксигенным, тобто не виробляє токсин, і перша зустріч із збудником буде типовою ангіною. Також можлива повторна скарлатина, викликана різними антигенними варіантами стрептокока).
При реакції організму на різні типи стрептококів виділяють однорідний імунітет (стійкий полииммунитет), який захищає від зараження, а також моноиммунитет (обумовлений бактеріальними типоспецифичными М-антигенами), який не захищає від захворювання іншими типами.
Збудник чутливий до висихання, гине при нагріванні до 60°C за 30 хвилин, високочутливий до антибіотиків пеніцилінового та цефалоспоринового рядів. Стрептококи розмножуються на кров’яному агарі (викликають гемоліз еритроцитів), можуть рости в молочних продуктах, м’ясному фарші і салатах.[2][3][4]
Епідеміологія
Антропоноз. Джерело інфекції — хворі на ангіну, скарлатину та іншими формами стрептококової інфекції (бета-гемолітичний стрептокок групи А) та носії стрептокока.
Механізм передачі: аерозольний шлях передачі повітряно-крапельний), можливий аліментарний (пов’язаний з неповноцінним харчуванням) і контактний шлях передачі, особливо у дітей раннього віку.
Сприйнятливість до інфекції висока, сезонність осінньо-зимова. Значну роль у поширенні захворювання має підвищена скупченість населення.[1][3][5]
При виявленні схожих симптомів проконсультуйтеся у лікаря. Не займайтеся самолікуванням – це небезпечно для вашого здоров’я!
За ступенем тяжкості ангіна буває:
- легкої;
- среднетяжелой;
- важкою.
По клінічній формі:
- первинна (що виникла вперше або не раніше двох років після ангіни, перенесеної раніше);
- повторна (результат реинфицирования людей з підвищеною сприйнятливістю протягом двох років від первинної ангіни).
За характером запалення мигдалин:
- катаральна (почервоніння і набряк мигдаликів);
- фолікулярна (фолікули білого кольору тканини мигдаликів);
- лакунарна (гнійне виділення з лакун мигдаликів);
- некротична (некроз тканини мигдаликів);
- гнійно-некротична (некроз і гнійне розплавлення тканини мигдалин).
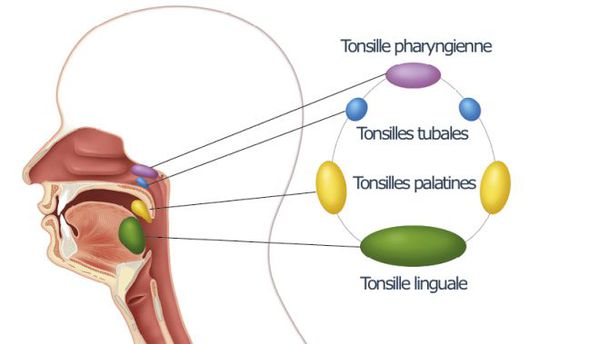
По локалізації:
- ангіна язичної мигдалини;
- ангіна гортанних валиків;
- ангіна піднебінних мигдаликів;
- комбінована ангіна.[3][4]
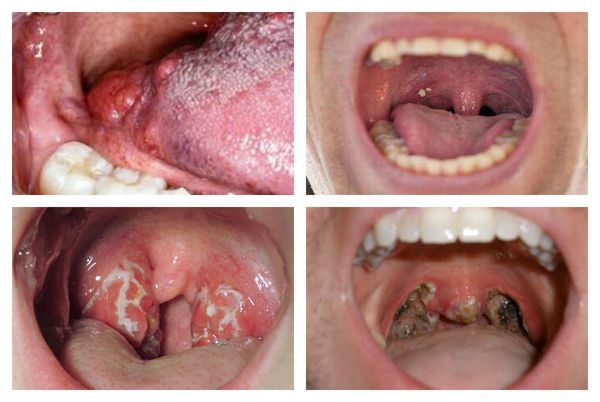
Специфічні симптоми ангіни
Різновидів ангіни величезна кількість і відповідно, для деяких форм характерні свої симптоми ангіни, але тим не менш, існує ряд загальних для всіх категорій симптомів.
Загальні клінічні симптоми:
- Підвищення температури, як правило, вона варіюється в межах від 37.5–39.0°C, але при деяких формах вона може носити досить специфічний характер, оскільки для початкових стадій виразково-некротичної ангіни температура необов’язкова або тримається в субфебрильних рамках, в той час як для деяких форм фібринозного і флегмозного типу перебігу характерний різкий стрибок до критичних значень, іноді вище 40°C;
- Слабкість – наголошується в усіх випадках навіть в найбільш латентних формах;
- Біль у горлі – симптом, що виникає при будь-якому варіанті тонзиліту, але тим не менш для кожного підвиду вона також специфічна. Так для катарального типу характерна розлита сковує біль при ковтанні слини або їжі, в той час як при флегмозной формі відзначаються болі не тільки при ковтанні, але навіть при незначному повороті голови, з’являються нальоти на мигдалинах.
- Інтоксикація – в основному виражається в слабкості, втрати апетиту, нерідко супутнім фактором відзначається запаморочення.
- Болі в суглобах, як правило, розвиваються на тлі підвищення температури, так чим вона вище, тим токсичні продукти життєдіяльності бактерій швидше розносяться з током крові і викликають незначні запалення в суглобових сумках.
- Збільшення лімфовузлів – незначне збільшення підщелепних вузлів спостерігається при будь-якій формі захворювання, поверхню її напружена.
Зустрічаються при нестандартному перебігу захворювання, сюди включаються:
- Специфічний сирнистий наліт – характерний для грибкової різновиди ангіни;
- Специфічне збільшення лімфовузлів – для ангіни Симановского-Плаута-Венсена відзначається сильне збільшення нижньощелепних та шийних лімфовузлів, нерідко носить односторонній форму.
- Втрата свідомості – зазначається виключно при важких течіях виразково-некротичної і флегмозной ангіни.
- Зміна забарвлення шкірних покривів – спостерігається при агранулоцитарных формах – шкіра стає від блідо-жовтого до насичено-жовтого кольору.
Результати аналізів.
важкість у тілі, ломота в кістках, сильні м’язові і суглобові болі, головний біль. Через деякий час підвищується температура, хворого морозить, відмічається пітливість, труднощі при ковтанні, наліт на гландах. Симптоми залежать від типів гострого тонзиліту.
- Катаральна ангіна у дорослих протікає легше, чим у дітей. Провідні її симптоми: відчуття сухості і першіння в горлі, болі сдавливающего характеру, що підсилюється при ковтанні, почервоніння гланд і набряклість з двох сторін без нальоту, інтоксикація. Температура в нормі або підвищується до 39 градусів. Прогноз: стихання симптоматики через 2-3 дні або розвиток ускладнень, якщо не проводиться лікування з перших годин прояви хвороби.
- Симптоми лакунарного варіанти з’являються стрімко протягом кількох годин: сильна болючість в горлі, виражена набряклість гланд, виражена інтоксикація (сильні м’язові, головні, суглобові болі, блювота, озноб, загальне нездужання), лихоманка, запалення підщелепних лімфовузлів, жовтуватий наліт у лакунах. Прогноз: якщо лікування патології призначено вчасно, то її прояви зникають через 2-5 днів.
- Фолікулярна ангіна відноситься до гнійних видами. Її розвиток відбувається різко з підвищення температури до 40 градусів, яку важко збити, нестерпного болю в горлі, що віддає у вухо, інтоксикації, запалення шийних лімфовузлів. На 2-3 добу з’являється гіперемія залоз і нагноєння фолікул. Гнійні вогнища розкриваються самостійно через декілька днів, після них залишаються шрами. Характерною ознакою є показник крові РОЕ, який при нормі в середньому 12мм/год може досягати 60мм/ч. Прогноз: видужання через тиждень або тяжкі наслідки (сепсис, ревматизм, менінгіт, інші).
- Основними проявами герпетичного типу захворювання є: болючість в горлі, слинотеча, біль в животі, лихоманка, збільшення лімфовузлів на передній частині шиї. На гландах та по всьому небу з’являються червонуваті серозні бульбашки, які лопаються через 3-4 дні. Частіше хворіють діти, чим дорослі. Прогноз: своєчасне лікування принесе одужання, в іншому випадку виникнуть важкі ускладнення у вигляді енцефаліту, менінгіту, міокардиту.
- Симптоматика фіброзного тонзиліту схожа з проявами фолікулярного або лакунарного типу, за винятком жовтого нальоту на слизовій рота. Прогноз: видужання, якщо лікувати вчасно і правильно або наслідок у вигляді запалення головного мозку.
- Гортанним ангіна поділяється на такі види:
- набряковий ларингіт – слизова гортані набрякає, покривається сірим або жовтим нальотом;
- інфільтративний ларингіт – відбувається сильне потовщення і гіперемія слизової;
- флегмонозний ларингіт – на тлі загального запалення слизової розвивається абсцес в будь-якій ділянці гортані.
Гортанним ангіна легкий перебіг: сухість і легка болючість в горлі, однобічний набряк, запалення одиничних фолікулів, жовтуватий наліт на слизовій. Дихання і температура в нормі, зміна голосу відсутня.
Гортанним ангіна тяжкий перебіг: інтоксикація, лихоманка, осиплість голосу, збільшення і болючість лифоузлов, утруднене дихання, біль при ковтанні.
- Флегмонозна форма відрізняється від інших одностороннім ураженням мигдаликів, відсутністю голосу, сильної гіперемією неба і гланд, неприємним запахом з рота, утворенням вогнища з гнійним вмістом. Гнійний вогнище розкривається тільки хірургічним шляхом. Прогноз: якщо не проводиться адекватне лікування, то можуть бути наслідки, що загрожують життю хворого (абсцес шиї або головного мозку, менінгіт, сепсис).
- Виразково-плівчатий тип характеризується субфебрильною або нормальною температурою, збільшенням лімфовузлів, підвищеним слиновиділенням, болем у горлі, сірим або жовтим нальотом на гландах, запахом гниття з рота, некрозом залоз і паратонзиллярным некрозом. Прогноз: уповільнене протягом від однієї до декількох тижнів без ускладнень.
- Некротична форма характеризується яскраво вираженими симптомами аж до сплутаності свідомості хворого, дуже високою температурою. Наліт на гландах тьмяний нерівний. Іноді уражені вогнища ущільнюються фібрином, після його видалення залишається кровоточива рана. Прогноз: видужання через 1-3 тижні, на поверхні ураженої мигдалини формується ерозія.
- Сифілітична ангіна на етапі висипки за симптомами схожа зі стоматитом і застудою: мовою, слизової оболонки глотки і гландах з’являються папули, пустули або еритема. Сифілітична ангіна у дорослих поділяється на такі типи:
- папульозний тип;
- пустульозної-виразковий;
- еритематозний.
Сифілітична ангіна характеризується змащеній клінічною картиною, подібною з легкою формою грипу або ГРВІ. Розвивається хвороба тривало протягом місяця-двох. Весь інкубаційний період її симптоматика відсутня і лише до кінця періоду з’являється незначне почервоніння дужок неба і збільшення гланд.
Прогноз: тривалий уповільнений перебіг при багатоетапній терапії. Якщо лікування не проводиться, то може бути важке ураження ЦНС і внутрішніх органів, запалення язика (сифілітичний глосит).
Інкубаційний період — до 2-х діб. Початок гострий.
Синдроми:
- загальної інфекційної інтоксикації;
- тонзиліту (гострий гнійний);
- углочелюстного лімфаденіту.
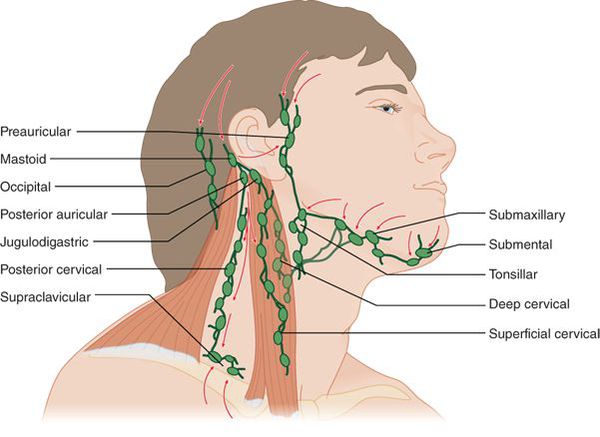
У класичному поданні захворювання починається гостро з підвищення температури тіла до 38-40°С, ознобу, слабкості та пітливості. Гарячка постійного типу. ЧСС відповідає температурі тіла. З’являється головний біль (тупа, без чіткої локалізації), виражена ломота в м’язах і суглобах, виражені болі в горлі в першу добу захворювання. Спочатку болі в горлі проявляються при ковтанні, потім переходять у постійне прояв і можуть віддавати в вухо. Шкіра обличчя гіперемована, очі блищать. Збільшуються углочелюстные лімфовузли, стають дуже болючими, плотноеластіческой консистенції, не спаяні між собою та навколишніми тканинами.
Дуже характерними є дані, одержувані при фарингоскопії:
- відкривання рота вільне;
- піднебінні дужки, язичок, мигдалини і м’яке піднебіння у перші дні яскраво гіперемована.
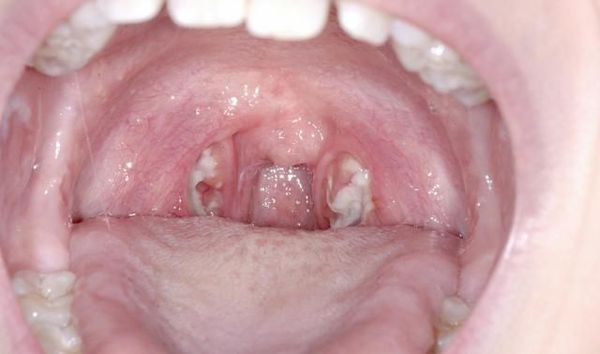
Мигдалики набряклі, червоного кольору («соковиті»), що відповідає катарального тонзиллиту. Зазвичай цю стадію захворювання не розпізнають (не встигають) і яскрава візуалізація настає на другу добу захворювання, коли в тканини мигдалин утворюються фолікули білого кольору, розмірами 2-3 мм, що підносяться над поверхнею тканини мигдалин — розвивається фолікулярний тонзиліт.
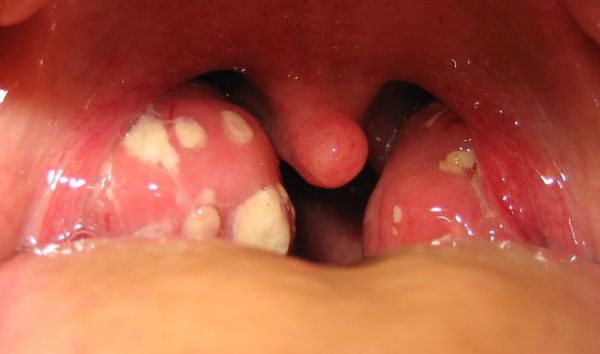
З третього дня в лакунах з’являється виділення жовто-білого кольору (гній) — фолликулярно-лакунарный тонзиліт.
Далі при важких формах виникає некротичний тонзиліт: темно-сірий колір мигдалин, після відторгнення гнійно-некротичних мас залишаються дефекти тканини.
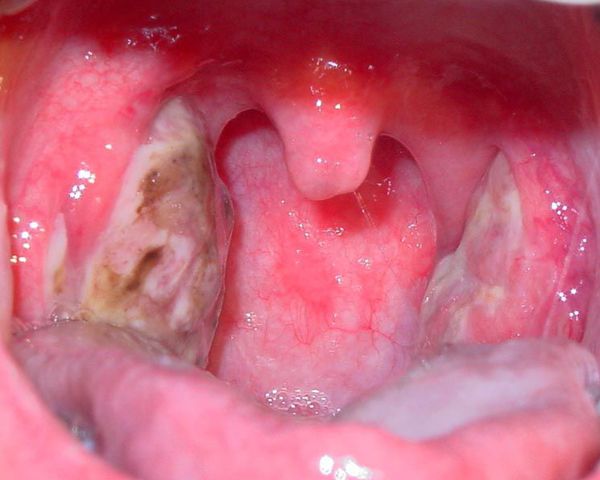
Необхідно пам’ятати, що гнійний наліт при ангіні не поширюється за межі мигдаликів, легко знімається, не тоне у воді — поява будь-яких інших варіантів перебігу є приводом для сумніву в діагнозі.[2][3][5][6]
Поєднання загальних і місцевих симптомів при ангіні дозволяє легко припустити відповідний діагноз. При всіх видах ангіни присутні одні й ті ж клінічні ознаки, виражені в різному ступені.
Симптомами ангіни є:
- підвищення температури;
- біль у горлі;
- утруднення при ковтанні;
- загальна слабкість;
- наліт на мигдалинах;
- збільшення лімфатичних вузлів.
Як і при будь-якому іншому захворюванні інфекційного характеру з запаленням має місце підвищення температури тіла. Варто відзначити, що при різних видах ангіни температура коливається як по тривалості, так і по своїй висоті.
При найлегшою, катаральній, ангіні температура рідко перевищує 38 градусів і триває більше 1 – 2 днів. При більш важких формах ангіни, таких як лакунарна та фолікулярна, температура тримається в межах 38 – 40 градусів і по своїй тривалості може досягати шести днів.
Причини розвитку ангіни
Класифікація ангін відбувається за таким принципом
- Форми:
- первинна форма – уражається лімфоїдне кільце глотки;
- вторинна форма – уражаються гланди при гострих інфекціях носоглотки і системних хворобах крові;
- специфічна форма – уражаються піднебінні залози при специфічної інфекції (Симановского-Плаута-Венсана, запалення, спричинене грибками).
- По локалізації буває одностороння ангіна і двостороння. Характеризується запаленням одного або двох залоз відповідно.
- Розрізняють наступні види ангін у дорослих:
- катаральна ангіна, поширюється аерогенним шляхом, раптове початок, протікає більш легко, чим всі інші види ангіни;
- у розвитку лакунарної форми грає роль не тільки аерогенний шлях передачі інфекції, але і контакт із зараженими предметами. Найбільш поширені види хвороби – катаральний і лакунарный;
- фолікулярна ангіна відрізняється від попередніх видів нагноєнням мигдалин, дуже тяжким перебігом. Якщо її не лікувати, то існує великий ризик розвитку ускладнень;
- Гортанним ангіна характеризується запаленням лімфоїдної тканини гортанних шлуночків і лімфатичних вузликів, які є на всій поверхні гортані. Гортанним ангіна входить в групу подслизистых ларингіту;
- зараження герпетичних типом відбувається аліментарним шляхом або через інфіковані виділення носоглотки. Головна відмінність цього виду – поширення в теплу пору року (літо, осінь). В цей період активізується вірус Косаки, який є збудником даної форми хвороби;
- фіброзна ангіна зустрічається в основному як ускладнення лакунарного і фолікулярного варіанту. Рідше як самостійна хвороба. Існує два основних її відмінності від інших видів: жовтий наліт, що поширюється по всій ротовій порожнині і високий ризик розвитку запалення головного мозку;
- Флегмонозний тонзиліт або паратонзилліт зустрічається більше у дорослих, чим у дітей. В основному хворіють люди молодого віку від 20 до 40 років. Найчастіше интратонзиллярный абсцес розвивається як ускладнення інших типів патології;
- виразково-плівчаста форма зустрічається рідко, переважно у ВІЛ-інфікованих і у людей з великим дефіцитом вітамінів В, С;
- сифілітична ангіна – один з проявів сифілісу, відрізняється тривалим уповільненим процесом. Її лікування вкрай важко.
- Атипові (окремі) види ангіни:
- грибкова атипова форма розвивається під впливом дріжджоподібних грибків роду Candida;
- збудником виразково-некротичної форми є спірохета і веретеноподібна паличка;
- основною відмінністю интратонзиллярного абсцесу або флегмонозно форми є те, що її причиною може бути не тільки активність патогенної мікрофлори, але травма гортані;
- гортанним ангіна відрізняється від всіх інших типів тим, що при ній уражається вся лімфоїдна тканина, при інших видах запалюється тільки слизова оболонка гортані. Крім інфекції хвороба може виникати на тлі опіку гортані.
Іноді зустрічаються специфічні види ангіни, спричинені грибками або іншими типами збудників. Ангіна буває первинної або носити хронічну форму.
При первинному або гострому типі захворювання збудник потрапляє в організм людини із зовнішнього середовища, наприклад, від хворого або з простору, де буквально кілька хвилин тому перебував заражена людина.
Також заразитися можна і через предмети вжитку, якими користувався хворий – при використанні його посуду або предметів догляду.
Найбільш частою основою первинного розвитку ангіни є загальне переохолодження організму. Внаслідок нього відбувається різке зниження імунітету, «відкриває ворота» різного роду інфекції.
Чималу негативну роль також грають і гострі стресові ситуації – найбільш часто ангіні схильні люди, що випробували напередодні сильне нервове потрясіння (переживання, пов’язані з розривом відносин або звільненням з роботи, переляк, втрата близької людини або тварини, страх, студентська сесія).
Хронічна ангіна, як і інші види форми ангін,також провокують різкі зміни температури в холодну сторону і стресові фактори, але, на відміну від попереднього, інфекція потрапляє в організм із зовнішнього середовища, а захворювання розвивається з уже існуючого запального вогнища, що виник раніше.
Цими джерелами є недолікований карієс, залишкові вогнища перенесеного отиту, гайморити, фронтити, синусити або інфекції віддаленій локалізації (хвороби суглобів, ШЛУНКОВО-кишкового тракту).
Існують види тонзиліту, відрізняє від типу, протікання і подальший результат. Яка буває ангіна в медицині:
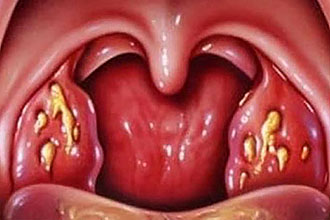
- Лакунарна ангіна – при цьому відбувається множинне точкове ураження мигдаликів в області лакун. При цьому вони суттєво збільшені в розмірах, набряклі. Пухке, білий з жовтими вкрапленнями вміст лакун утворює налетную пелену по всій поверхні мигдалини. Плівка легко і безслідно знімається ватною паличкою. Збудниками даного типу, як правило, виступають пневмококи і стафілококи.
- Фолікулярна ангіна – поразка відбувається в фолікулярній частини мигдалини. Самі органи також набряклі, збільшені в розмірах, крізь поверхневий покрив епітелію фолікулів добре проглядаються гнійні запальні вогнища. Як правило, вони блідо-жовтого кольору, можливі рожеві кров’яні домішки. Збудниками виступають також пневмококи і стафілококи.
- Катаральна ангіна – зазначається розлите ураження мигдаликів. Органи сильно збільшені в розмірах, спостерігається сильна гіперемія по всій поверхні ротової порожнини, з затрагиванием не тільки запаленого органу, а також м’якого і твердого неба. По суті, дана форма є початковою стадією для всіх інших типів ангін і якщо вчасно зайнятися власним лікуванням, то подальшого розвитку можна уникнути. Збудниками на даному етапі можуть виступати будь-які патогенні мікроорганізми, здатні викликати тонзиліт.
- Фибринозная ангіна – характеризується утворенням на місці вскрывшегося гнійного фолікула біло-рожевої плівки, що складається з фібринових компонентів і плазмових клітин крові. Ця форма часто є ускладнює стадією лакунарній та фолікулярної ангіни, а, отже, і збудники будуть ті ж самі.
- Флегмозная ангіна – «одностороння» ангіна. Масивний гнійний процес часто закриває одну з мигдаликів, істотно збільшуючи її в розмірах і змінюючи її поверхневе забарвлення від рожево-малинового до яскраво-червоного кольору. Запалення, як правило, починається з ураження околоминдальной клітковини і поступово переходить на тканини мигдалини. Найчастіше, є ускладненням інших ангінних форм.
Крім широко відомих клінічних форм захворювання існують і атипові види тонзиліту, викликаних рідкісними вірусними породами або вірусами, характерними для інших захворювань:
- Герпетична ангіна – в основному характерна для молодшого шкільного віку і пов’язана з перебудовою імунної підростаючого організму. Характерна висипанням дрібних бульбашок по всій поверхні ротової порожнини від м’якого і твердого неба до задніх поверхонь глоткового апарату. Збудником є вірус герпесу Коксакі.
- Некротична або виразково-некротична ангіна, як правило, характерна для організму, добре ослабленого імунними інфекціями або критичними станами (гноеродный пародонтоз, СНІД, інсульт, онкологія, важкі стадії гепатиту та ін). При цій формі відбувається відмирання однієї або обох мигдаликів. На відміну від інших типів відрізняється повільною формою протікання. На мигдалинах помітний блідий іноді з зеленуватими вкрапленнями наліт, який проростає вглиб органу, провокуючи його поступове руйнування. У його складі можна виявити фібринові компоненти і зруйновані кров’яні тільця (в основному лейкоцити). Збудники можуть бути самі різні: від найпростішого стрептокока до туберкульозної палички Коха – в залежності від того, що викликало запальні процеси в раніше існуючих осередках.
- Паразитарний тип ангіни – викликається амебными найпростішими, що потрапляють в ротову порожнину або живуть в ній до розвитку захворювання. Клініка даного захворювання, як правило, має змішаний з іншими характер і диференціювати її можна лише з допомогою бактеріального посіву. В основному такий вид ангіни характерний для людей відвідали морські курорти зі зміною часового поясу та біологічного ритму, так як зазвичай людський імунітет відмінно справляється з найпростішими організмами.
- Ангіна Симановского-Плаута-Венсана – також відноситься до паразитарних форм ангіни, так як її збудниками є найпростіші, що мешкають в порожнині рота – веретеноподібна паличка і спірохета порожнини рота, що носить ім’я свого першовідкривача Венсан. При огляді горла можна візуалізувати наявність сірувато-зеленою гнійної плівки, яка легко знімається ватним тампоном. Діагностується даний вид так само за допомогою аналізів, так як клініка багато в чому схожа з іншими формами.
- Моноцитарна ангіна – викликається виключно наслідком мононуклеозу і викликається тими ж бактеріями. Захворювання часто протікає на фоні гіпертрофії кровотворних органів, таких як селезінка і лімфатична система також іноді спостерігаються зміни в спинному мозку. Протягом даної форми своєрідне, точну клініку виділити складно.
- Грибкова ангіна – характерна для осіб, які страждають грибковими захворюваннями і мають шкідливу звичку гризти нігті. В основному викликається грибками роду Кандида або лентотрихии. Відрізняється густим мелкоточечным сирнистий нальотом різної консистенції, локалізованим по всій поверхні мигдалин.
- Агранулоцитарная ангіна – відрізняється своєю специфічністю клініки, симптоми схожі з дефтерией. Мигдалини сильно гипетрофированы, практично повністю закривають глотковий просвіт, зазначається забарвлення «мухомора», коли на яскраво-червоному тлі виділяються блідо-жовті точкові сегменти. Є ускладненням раніше перенесеного захворювання.
Як випливає з описаного у статті, збудники ангіни можуть бути самими різними: від найпростіших ротової порожнини до складних бактерій, що викликали перш запалення в інших системах органів людини, а пізніше з током крові перенесених на мигдалини.
Патогенез ангіни
Ворота інфекції — лімфоїдні освіти кільця Пирогова — Лангханса. Відбувається проникнення в них стрептококів, запальна реакція і подальше поширення збудника, його токсинів і продуктів розпаду бактерій і клітин організму по лімфатичних шляхах у углочелюстные лімфовузли (углочелюстной лімфаденіт).
При сприятливому перебігу цим процес обмежується. При недостатності бар’єрної стрептококи проникають в околоминдаликовую клітковину (паратонзилліт, паратонзіллярний абсцес), викликають токсичне ураження всього організму. При проході через слухову трубу в середнє вухо збудник здатний викликати розвиток отиту та синуситу. Досить рідко при вираженому імунодефіциті розвивається сепсис.
У відповідь на проникнення бактеріальних антигенів в організмі хворого утворюються антитіла, які при взаємодії з антигенами утворюють циркулюючі імунні комплекси антиген-антитіло (АГ-АТ). В нормі вони руйнуються шляхом фагоцитозу, комплементом і не викликають імунопатологічних реакцій. Проте бувають ситуації, коли механізми елімінації не спрацьовують.

Імунні комплекси осідають на базальній мембрані судин (нирок) і руйнують її. Далі відбувається руйнування підлягає сполучної тканини. Умовами для цього є:
- велика кількість утворених імунних комплексів (при сильному імунітеті, наприклад, у підлітків до 17 років);
- масивна антигенемия (при несвоєчасному лікуванні високої вірулентності збудника);
- часті повторні захворювання (2 роки після перенесеної ангіни — це період підвищеного ризику).
Імунітет розвивається з третього дня: макрофаги готують антигени, утворюється суперантиген, і лише потім передають його Т – і В-лімфоцитів, що виробляють специфічні антитіла.[1][3][4]
Ускладнення та профілактика
Ускладнення ангіни включають пара і метатонзиллярные процеси.
У гострий період можуть виникнути:
- паратонзилліт, паратонзіллярний абсцес (посилення лихоманки, односторонній характер болів, гіперсалівація, болючість при відкриванні рота, асиметрія язичка, однобічний набряк, виражена гіперемія м’якого піднебіння);
- інфекційно-токсичний міокардит (болі в серці, перебої в його роботі, зміна розмірів серця, поява шумів, задишка, підвищення ЛДГ на 1-2 норми);
- синусит (запалення придаткових пазух носа);
- медіастеніт (запалення органів середостіння — поява болю за грудиною, задишка);
- заглотковий абсцес (нагноєння лімфатичних вузлів і клітковини заглоточного простору — утруднення ковтання, задишка, посилення инотоксикации);
- сепсис (поліорганне зараження, циркуляція збудника в крові).
В період одужання:
- ревматична лихоманка (болі в суглобах, ураження серця, нирок);
- інфекційно-токсичний міокардит (частіше при первинній формі — перебої в роботі серця, болі, задишка);
- поліартрит (болі в різних групах суглобів);
- гломерулонефрит (виникає на 8-9-й дні хвороби — болю в області попереку, нова хвиля лихоманки, зміни в аналізах сечі);
- холецистохолангіт (виражені болі в області правого підребер’я, потемніння сечі, пожовтіння шкіри, нудота, блювання).[1][2]
Прогноз зазвичай сприятливий. У людей з тяжким імунодефіцитом підвищений ризик розвитку ускладнень у гострий період хвороби.
Специфічна профілактика не розроблена. Основне значення при виникненні вогнища захворювання мають:
- ізоляція хворого і його лікування;
- обстеження і санація контактних осіб (бактеріоносіїв);
- при частих повторних захворюваннях — біцилінопрофілактики, за показаннями — видалення мигдалин (рішення приймає ЛОР-лікар);
- здоровий спосіб життя, загартовування, прийом вітамінів.[reference:][4]
Ангіна – захворювання грізне і при неправильному підході до своєчасного лікування може обернутися серйозними ускладненнями:
- Захворювання серця;
- Ревматичні ураження суглобів;
- Інфекційні ураження органів ШЛУНКОВО-кишкового тракту;
- Пневмонія;
- Перехід на більш складну форму, для лікування якої можуть знадобитися стаціонарні умови;
- Афтозні захворювання слизової ротової порожнини та язика;
- Запалення мозкових оболонок;
- Отити;
- Гайморити, синусити, фронтити
- У важких випадках можливий летальний результат.
Профілактика ангіни полягає в зміцненні імунних функцій організму, виключення переохолодження, загартуванню, відмову від шкідливих звичок, особливо паління та вживання алкоголю і, звичайно ж, своєчасному зверненню до лікаря.
Пізно почате лікування може призвести до таких наслідків: абсцеси, ревматизм, запалення мозку, лімфаденіт, артрит, токсичний шок, апендицит, флегмони, набряк гортані, сепсис. При сифілітичний варіанті уражається ЦНС, кістки, нирки, печінка.
Гострий тонзиліт, ускладнений запаленням головного мозку або сепсисом, може закінчитися летально.
Профілактика гострого тонзиліту полягає у дотриманні правил особистої гігієни. Не можна користуватися посудом хворого і засобами його гігієни, після кожного контакту з ним потрібно ретельно мити руки. Секс з інфікованою людиною повинен бути захищений механічними засобами контрацепції.
В складному питанні, яка буває ангіна і як її лікувати може розібратися лише спеціаліст. Не затягуйте з візитом до ЛОР-лікаря при перших проявах цього захворювання.
Вони є найбільш небезпечними, так як викликають ураження важливих органів і загрожують життю людини.
До них відносяться:
- ревматизм (захворювання сполучної тканини з ураженням суглобів, серця, мозку);
- захворювання нирок (наприклад, пієлонефрит) веде до важких розладів здоров’я, аж до ниркової недостатності;
- поширення інфекції в грудну клітку;
- розповсюдження в порожнину черепа з розвитком запалення оболонок мозку (менінгіт);
- інфекційно-токсичний шок (отруєння організму продуктами життєдіяльності мікробів і розпаду тканин організму);
- ураження органів шлунково-кишкового тракту, часто ангіна супроводжується гострим запаленням червоподібного відростка (апендициту);
- самим серйозним загальним ускладненням є сепсис — зараження крові, проникнення інфекції в кров і її поширення по всьому організму, часто призводить до летального результату.
- абсцеси оточуючих м’яких тканин (утворення великих порожнин, заповнених гноєм) — паратонзіллярний абсцес (паратонзилліт);
- флегмони (розлите скупчення гною, необмежена);
- отит;
- набряк гортані;
- кровотеча з мигдалин.
Щоб уникнути цих ускладнень, необхідно вчасно звернутися до фахівця, щоб вибрати правильну тактику лікування ангіни.
Прогноз при ангіні сприятливий. Однак, якщо не застосувати належні заходи терапії, можливе формування хроническо-збільшеною мигдалини, яка періодично може запалитися.
Іноді терапія виявляється настільки ефективною, що на 3-4-й день людина починає відчувати себе практично здоровим. Однак, категорично забороняється в цей час кидати лікування ангіни і виходити на роботу, відвідувати заняття в навчальному закладі.
Запальний процес ще далеко не завершений, багато систем організму або ослаблені, або перебувають у стані значної перебудови (в тому числі, імунітет). Щоб уникнути зриву пристосувальних механізмів (фактично, розвитку ускладнень), необхідний період відновлення, який триватиме ще кілька днів.
В цей час будуть дуже до речі гарне харчування, післяобідній відпочинок, повноцінний сон. У протилежній ситуації, тобто коли стан хворого на фоні лікування ангіни не поліпшується, або спостерігається посилення болю, лихоманка відрізняється стабільністю, з’являється гугнявість голосу, перешкода при ковтанні їжі або при диханні або будь-які інші неприємності, стає вкрай необхідним термінова додаткова консультація лікаря.
Профілактика ангіни включає в себе:
- Уникайте переохолодження організму;
- Холодну рідину пийте маленькими ковтками, повільно, уникайте переохолодження горла;
- Намагайтеся харчуватися продуктами, які багаті на вітаміни та мінерали;
- Уникайте стресів;
- Відпочивайте, висипайтеся;
- Дотримуйтесь правил особистої гігієни;
- У період гострих респіраторних захворювань мінімізуйте своє перебування в місцях великого скупчення людей;
- При роботі з хімічно-активними речовинами або ж під час будівельних робіт використовуйте спец-засоби захисту органів дихання від пилу і різних випарів. Це можуть бути респіратори.
Діагностика та лікування
Для діагностики ангіни необхідно призначити аналізи для визначення тяжкості клінічної картини, а також для підбору її лікування, визначення виду ангіни у дорослого або дитини.
Загальний аналіз крові: як правило, змінюється загальний показник ШОЕ (швидкість осідання еритроцитів). В нормі він становить 1-10 мм для чоловіків і 2-15 мм для жінок. При ангіні цей показник може варіюватися від 20 до 40 мм. Останній характерний для важких форм.
Також слід звернути увагу на показник фібрину – при деяких формах ангіни він зсувається в знижувальну бік.
Показники сечі при ангіні істотно не змінюються, за винятком ускладнених форм, коли в складі можна зустріти безліч розпалися кров’яних клітин, за кількістю яких можна судити про наявність або гнійного запального процесу.

Мазок із зіву, як правило, показує, якого роду бактерії викликали ангіну в даному випадку.
Ангіна – грізне захворювання, характерне масою ускладнень, тому лікування повинно здійснюватися строго під лікарським контролем. Для лікування ангіни, як правило, обов’язково призначаються:
- Антибіотики – підбираються виключно після результатів бактеріального посіву, так як важливо визначити групу мікробів, що викликала хворобу.
- Антигістамінні препарати призначаються для купірування алергічної реакції на токсичні продукти життєдіяльності бактерій.
- Протизапальні таблетки або спреї – для усунення больового синдрому;
- Жарознижуючі засоби для зниження температури.
- Засоби, що підтримують мікрофлору кишечника – призначення антибіотиків часто призводить до істотного зниження природніх бактерій.
- Розчини для полоскання горла – можуть бути як рослинного походження (ромашка, календула), так і фармацевтичного виробництва (хлоргекседин, мірамістин).
- Розчини для змазування горла – для точкового обробки запальних ділянок (люголь, хлорфиллипт).
- Препарати, що усувають сухість горла – з цим завданням чудово справляється персикове масло;
- Анальгетики – для усунення головного і суглобного болю;
- Вітамінізоване пиття і полівітаміни;
- Зігріваючі компреси – на спиртовій і соляної основі, можна для зігрівання використовувати гречану крупу, так як вона відрізняється підвищеною теплоємністю.
По закінченні гострого періоду ангіни, хворим додатково призначається фізіотерапевтичне лікування: КУФ, лазерне лікування, електрофорез із застосуванням лікарських засобів, УВЧ.
Діагностика ангіни обов’язково включає в себе огляд пацієнта ЛОР-лікарем і призначення додаткових методів обстеження.
Огляд лікаря – це найбільш важлива ланка в постановці правильного діагнозу. В першу чергу ЛОР-лікар оглядає мигдалини пацієнта з допомогою одноразового шпателя.
При огляді мигдалин і ротоглотки виявляються наступні зміни:
- почервоніння піднебінних дужок;
- наявність бульбашок і виразок на м’якому небі й дужках;
- збільшення мигдалин;
- фібринозний або гнійний наліт на мигдалинах;
- наявність гнійних пробок у лакунах мигдаликів.
Після огляду ротоглотки лікар промацує лімфатичні вузли, які знаходяться в безпосередній близькості до миндалинам – це подніжнещелепні, привушні і потиличні групи лімфовузлів. При ангіні вони болючі і збільшені.
Загальний

показує підвищення лейкоцитів за рахунок
, зсув лейкоцитарної формули вліво з перерозподілом молодих і зрілих форм нейтрофілів, збільшення швидкості осідання еритроцитів (
). Перераховані вище зміни характерні для бактеріальної ангіни.
Вірусна ангіна відрізняється нормальним або трохи зниженим кількістю лейкоцитів. При цьому може спостерігатися збільшення процентного співвідношення лімфоцитів і моноцитів за рахунок зменшення кількості нейтрофілів. Швидкість осідання еритроцитів при вірусної ангіні підвищується незначно.
Наступний етап в діагностиці ангіни – це мазок з зіву або порожнини носа. Мазок береться для бактеріоскопічного і бактеріологічного дослідження до початку лікування антибіотиками.
Методами визначення збудника ангіни є:
- Бактеріоскопічне дослідження. Під мікроскопом можна орієнтовно визначити збудника ангіни. Цей спосіб дозволяє виявити наявність стрептококів, які забарвлюються за Грамом в синій колір і розташовані в мазку ланцюжками. При грибкової ангіні в мазку можна помітити розгалужені нитки грибків – міцелій.
- Бактеріологічне дослідження. Перед взяттям мазка із зіву пацієнт не повинен приймати їжу або рідину протягом двох годин, не дозволяється перед процедурою чистити зуби. Мазок із зіву береться спеціальної дротяною петлею, яка обов’язково повинна бути стерильною. Лікар проводить петлею по черзі з піднебінним дужкам, миндалинам і задній стінці глотки, обходячи ділянки скупчення гною. Потім петля поміщається в стерильну пробірку і як можна швидше транспортується в лабораторію, де проводиться посів на живильне середовище. На живильному середовищі в сприятливих умовах починається ріст і розмноження отриманої із зіву мікрофлори. Таким чином, через кілька днів можна визначити збудника ангіни. У багатьох європейських країнах останні кілька років широко використовуються експрес-тести на виявлення стрептококового антигену в мазку з зіву. З допомогою цього методу діагностики протягом 5 – 7 хвилин можна визначити наявність стрептокока.
- Серологічний метод діагностики. Призначений для виявлення в крові пацієнта антитіл проти ферментів β-гемолітичного стрептокока групи А. Наявність великої кількості цих антитіл, званих Антистрептолизин-О, свідчить про наявність в організмі стрептококової інфекції та можливий ризик розвитку ускладнень.
До лабораторної діагностики вірусних ангін вдаються лише у випадках важкого перебігу захворювання. Для цього використовуються
і ІФА (імуноферментний аналіз), які визначають наявність вірусних антигенів в мазках із зіву. Ці методи призначені для виявлення вірусу Епштейна-Барр, ентеровірусу, вірусу герпесу та інших збудників вірусного походження.
Діагноз гострий тонзиліт ставиться на підставі наступних даних:
- візуальний огляд ротової порожнини;
- ларингоскопія, фарингоскопия;
- збір анамнезу;
- скарги пацієнта;
- аналіз крові загальний;
- бактеріологічний посів з горла дозволяє визначити тип збудника;
- специфічні проби;
- у спірних випадках показана магнітно-резонансна томографія.
Гострий тонзиліт схожий за симптомами з такими небезпечними захворюваннями, як дифтерія, сифіліс, новоутворення мигдалин, туберкульозна виразка, системні хвороби крові, тому необхідна диференціація діагнозу. Диференціювати діагноз дозволяють додаткові спеціальні обстеження (бакпосев, проби).
Сифілітична ангіна легко розпізнається фахівцем за наявності твердого шанкра на гланди. При підозрі на цю форму обов’язково досліджується кров на сифіліс. Проводиться диференціація з некротичним, катаральним, герпетичних варіантом, туберкульозом, пухлиною глотки, травматичної виразкою, шанкриформной піодермією, афтозным стоматитом.
Лікування будь різновиди гострого тонзиліту зводиться до наступної схеми:
- постільний режим;
- правильне харчування, рясне пиття;
- місцеве лікування: полоскання розчином і антибактеріальними препаратами, компреси, спреї;
- обов’язково в лікування входять ін’єкційні або таблетовані антибіотики;
- симптоматична терапія: жарознижуючі, вітаміни, трав’яні відвари.
Гострий тонзиліт – важке захворювання, при якому не допускається самолікування. Консультація фахівця обов’язкова.
Деякі види ангін лікувати дуже важко. Наприклад, сифілітичний тип насилу піддається терапії, але це не означає, що не потрібно проводити лікування. Практично у всіх випадках можна обійтися консервативними заходами, за винятком флегмони, яка видаляється хірургічним шляхом.
Діагностика ангіни включає в себе наступні методи обстеження:
- візуальний огляд пацієнта, промацування шийних лімфовузлів;
- з’ясування симптомів;
- взяття мазка з горла на визначення збудника хвороби, а також на його чутливість до антибіотика (бактеріологічний посів);
- експрес тест мазка з горла на визначення стрептококової інфекції, яка може протягом 10-15 хвилин підтвердити або спростувати наявність патогенних бактерій;
- Загальний аналіз крові (необов’язково) — при запальному процесі виявляється збільшення кількості лімфоцитів, незначно моноцитів, збільшення ШОЕ, відхилення від норми рівня лейкоцитів, зниження нейтрофілів;
- Загальний аналіз сечі (необов’язково) — при запальному процесі виявляється білок з еритроцитами;
- при необхідності, для визначення місць скупчення гною можуть призначити — МРТ (магнітно-резонансна томографія) або КТ (комп’ютерна томографія).
У більшості випадків, ангіна лікується антибіотиками, які повинен призначити лікар.
Фахівці не рекомендують лікувати ангіну самостійно, особливо це стосується вагітних і дітей!
Як лікувати ангіну? Суворе виконання приписів лікаря при ангіні є необхідною умовою швидкого одужання і в більшості випадків дозволяє уникнути розвитку ускладнень.
При лікуванні ангіни, слід приділяти велику увагу харчуванню хворого. Їжа повинна бути різноманітною, багатою вітамінами. Рекомендуються бульйони, рідка каша, парові котлети, киселі, рясне пиття (молоко з Боржомі, чай з лимоном).
При ангіні не слід вживати гостру, грубу і гарячу їжу.
При перших ознаках ангіни, необхідно викликати лікаря, а до його приходу потрібно приступити до частого, повсякчасного, полоскання горла.
Для полоскання горла краще використовувати слабкий теплий розчин солі. Даний захід буде корисно і на більш пізніх стадіях ангіни. Лікар же, в свою чергу, як правило, призначає полоскання горла антибактеріальними засобами, наприклад: розчином «Фурациліну», «Риваноля», «Элюдрила».
Лимон. При починається ангіні дуже повільно розжувати половинку лимона разом з цедрою. Протягом 1 години після цього нічого не їсти, щоб дати можливість ефірним маслам і лимонної кислоти попрацювати. Процедуру повторити через 2 години.
Лабораторна діагностика
До методів лабораторної діагностики належать:
- клінічний аналіз крові (нейтрофільний лейкоцитоз із зсувом вліво, підвищення ШОЕ);
- загальний аналіз сечі (сечовий синдром при ускладненнях);
- ЕКГ (виконується в день надходження і при виписці, можуть бути ознаки гіпоксії, порушення провідності);
- бактеріальний посів з мигдаликів (мазок) на бета-гемолітичний стрептокок (і дифтерію);
- біохімія крові (АСЛО, РФ, СРБ).[3][4]
Диференціальна діагностика
Біль у горлі та підвищення температури тіла є досить частими симптомами захворювань, тому питання відмінності ангіни від інших патологій є основними в практиці будь-якого лікаря:
- дифтерія зіва (підгострий початок захворювання, ломота і болі в м’язах відсутні або незначні, при вираженості візуального запального процесу мигдалин незначний біль у горлі, синюшний характер гіперемії, наліт з мигдаликів знімається з працею, тоне у воді);
- гостре респіраторне захворювання — уражається не паренхіма мигдаликів, а в основному слизова оболонка ротоглотки та інших відділів респіраторного тракту, відсутня углочелюстной лімфаденіт;
- ангіна Симановского — Плаута — Венсана — слабо виражений синдром загальної інфекційної інтоксикації, ураження лише однієї мигдалини у вигляді виразки блюдцеобразной форми, покритої легко знімається жовто-білим нальотом, після видалення якого утворюється дефект тканини без кровоточивості, немає углочелюстного лімфаденіту;
- скарлатина — різко виражений синдром загальної інфекційної інтоксикації, точкова висипка, відсутність ангіни в анамнезі, вид «палаючого зіву», блідий і чистий від висипки носогубний трикутник;
- інфекційний мононуклеоз — поступовий початок захворювання, генералізована лімфаденопатія, збільшення печінки та селезінки;
- ангінозний форма туляремії — виражений синдром загальної інфекційної інтоксикації, бубони, сірувато-білий односторонній наліт, який знімається з працею;
- гострий лейкоз та агранулоцитоз — некротичний тонзиліт з виходом за межі некрозу мигдалини, септична лихоманка, збільшення печінки і селезінки;
- герпангіна — папули біло-сірого кольору на слизовій оболонці ротоглотки до 4 мм, потім ерозії, часто в сукупності з іншими проявами ентеровірусної інфекції;
- загострення хронічного тонзиліту — хронічний тонзиліт не є інфекційним процесом у прямому розумінні, він обумовлений утворенням спайок між лакунами і/або піднебінними дужками, в результаті чого утворюються порожнини, де скупчуються мікроби (УПФ, слущенний епітелій, залишки їжі й ін), через розкладання яких виникає уповільнений запальний процес. При зниженні захисних сил організму відбувається активізація процесу і загострення, що виявляється у підвищеній чутливості углочелюстных лімфатичних вузлів, збільшення мигдаликів у розмірі до різних величин, що не має явного значення в плані проявів, при натисканні на мигдалики відбувається виділення казеозних мас. Початок при таких процесах поступове, відсутній явний синдром загальної інтоксикації.[2][3][5][6]
Лікування здійснюється в домашніх умовах, важкі та ускладнені форми ангіни лікуються в стаціонарі.
Режим палатний, дієта — загальний стіл, при вираженому больовому синдромі показана механічно і хімічно щадна їжа, питво.
Незважаючи на тривале і широке застосування антибактеріальних препаратів першого покоління бета-гемолітичний стрептокок залишається високочутливий до пеніцилінової і аминопенициллиновой групи антибіотиків, які і є препаратами першого вибору терапії — до кінця другої доби застосування антибіотиків збудник вже гине. При неможливості використання препаратів зазначених груп можлива заміна на цефалоспориновий або макролидный ряд антибіотиків.
При лікуванні вдома перші три дні показано активне щоденне спостереження лікаря з метою своєчасного виявлення розвитку ускладнень і виключення дифтерії зіва.
В якості патогенетичної і симптоматичної терапії широко використовується:
- зрошення ротоглотки і мигдаликів розчинами антисептиків;
- полоскання горла;
- застосування антигістамінних, загальнозміцнюючих засобів;
- при вираженому синдромі загальної інфекційної інтоксикації — дезінтоксикаційна парентеральная інфузійна терапія.
При розвитку ускладнень, наприклад, паратонзиллярного абсцесу проводиться розтин гнійника під місцевою анестезією і його санація.
Виписка хворих здійснюється не раніше семи днів нормалізації температури тіла за умови нормальних аналізів крові, сечі та ЕКГ.[2][3][6]