Як розпізнати паратонзіллярний абсцес основні симптоми
Паратонзіллярний абсцес, що це таке і як він розвивається?
Абсцес це обмежений гнійник, укладений в капсулу. Паратонзіллярний абсцес формується в небном кишені в безпосередній близькості від мигдалин і вважається досить рідкісною, але дуже важкою патологією.
Захворювання також відомо, як паратонзилліт або флегмонозна ангіна. Такі назви хвороба отримала за локалізації вогнища і причин, які найчастіше стають причиною формування абсцесу – ангіни і тонзиліт.
Паратонзилліт частіше зустрічається у пацієнтів повнолітнього віку, які мають хронічні патології горла. У 15% пацієнтів хвороба постійно рецидивує, особливо в осінньо-зимовий період одночасно з іншими хронічними патологіями.
Лікування абсцесу паратонзиллярного
Причини абсцесу паратонзиллярного
Часті запальні процеси на мигдалинах (гландах), такі як ангіна, можуть призвести до виникнення хронічної форми тонзиліту. У 8 з 10 випадків це захворювання є причиною паратонзилліта, який, у свою чергу, може перейти в паратонзіллярний абсцес.
Розвиток абсцесу обумовлено анатомічними характеристиками мигдаликів, а також сусідніх з ними тканин. Будова мигдалин передбачає наявність заглиблень, які називаються крипти. Ці поглиблення зосереджені ближче до верхньої частини гландов, що обумовлює часте розвиток запалення саме на цій ділянці. При тонзиліті крипти заповнюються гноєм.
Важливо! При хронічній формі процесу на ділянках, де виникло запалення, формуються рубці, що порушують природні процеси обміну рідинами в тканинах і утруднюють відтік гнійного вмісту.
Чим довше триває запальний процес, тим більше забиваються крипти і інфекційний процес поглиблюється. Інфекція проникає через залози Вебера в тканини навколо миндаин, потрапляючи в паратонзиллярную область.
Знижена щільність верхній частині гландов найбільш схильна інфекційних поразок, тому саме там швидше всього розвивається цей процес.
На тлі перебігу хронічної форми тонзиліту часто знижується імунітет, і організм уже не може повноцінно протистояти розмноженню мікробів. Це і пояснює, чому так часто інфекція проникає в паратонзиллярное простір.
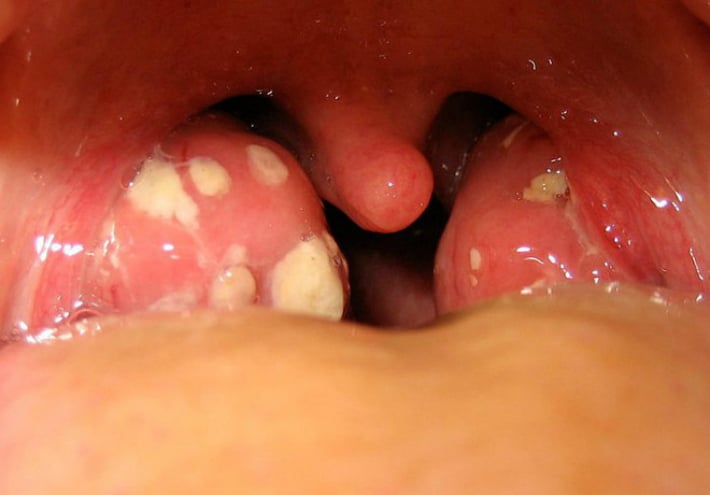
Паратонзіллярний абсцес — гостре запалення, які локалізуються в околоминдалиновой клітковині. З’являється в результаті поширення запального процесу з піднебінних мигдаликів при ангіні.
Паратонзіллярний абсцес може бути спровокований іншими захворюваннями, що розвиваються в порожнині рота і супроводжуються утворенням гною. Такими факторами можуть бути запущений карієс нижніх «вісімок», запальний процес у слинних залозах, періостит, а також механічні травми шиї.
Іноді інфікування може відбутися через внутрішнє вухо або через кровоносну систему пацієнта.Ймовірність розвитку паратонзиллярного абсцесу збільшується у пацієнтів при наявності таких захворювань:
- Імунодефіцитні стани;
- Недокрів’я (анемія);
- Онкологічні захворювання;
- Цукровий діабет.
Всі перераховані хвороби супроводжуються послабленням захисної системи організму, зокрема, падінням місцевого імунітету. На тлі такого стану гланди стають менш захищеними перед можливими інфекційними процесами.
При проникненні патогенних мікроорганізмів в тканини піднебінних мигдаликів починається розвиток захворювання.
Заглотковий, або паратонзіллярний абсцес
Причому розвиток патології, найчастіше, відбувається на тлі інших бактеріальних захворювань глотки. Це може бути не тільки гострий тонзиліт, але і загострення хронічної ангіни,гостра форма фарингіту.
Іншою причиною виникнення можуть стати патології стоматологічного характеру. Наприклад, при розвитку карієсу, періоститу, хронічного гінгівіту може відбутися поширення мікрофлори і на піднебінні мигдалини.
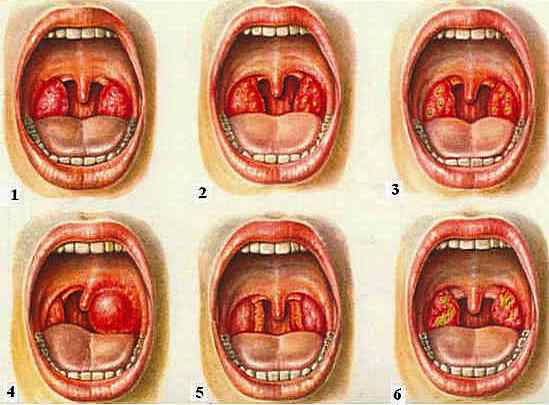
1. Катаральна ангіна.
2. Фолікулярна ангіна.
3. Лакунарна ангіна.
4. Флегмонозна ангіна (паратонзіллярний абсцес).
5. Ангіна бічних валиків.
6. Ангіна Симановского-Плаута-Венсана.
У дуже рідкісних випадках причиною розвитку захворювання може стати механічна травматизація слизової оболонки, після якого відбулося інфікування отриманої рани.
Паратонзіллярний абсцес розвивається в результаті проникнення патогенної мікрофлори в навколишні піднебінні мигдалини тканини. Причиною більшості абсцесів є стрептококи (найчастіше це Streptococcus pyogenes, але можливі і інші види цього збудника, їх асоціації, а також стафілококи та гриби Candida). Найбільш важкий перебіг хвороби спостерігається при анаеробній інфекції.
Паратонзіллярний абсцес може розвинутися як наслідок недолікованої ангін (лакунарної, катаральній або фолікулярної) або як ускладнення тяжкої форми хронічного тонзиліту. Збудник проникає в паратонзиллярную клітковину з мигдаликів при перерваному курсі лікування ангіни або при переохолодженні у разі хронічного тонзиліту.
Не до кінця видалені мигдалини (наявність залишків тканини) також можуть служити джерелом інфекції.
В навколишнє мигдалину тканина інфекція може потрапити:
- одонтогенным шляхом, тобто джерелом патогенної мікрофлори служать каріозні зуби;
- завдяки травмі і потрапляння в околоминдаликовую тканина стороннього тіла;
- з током крові при загальних інфекціях (гематогенним шляхом).
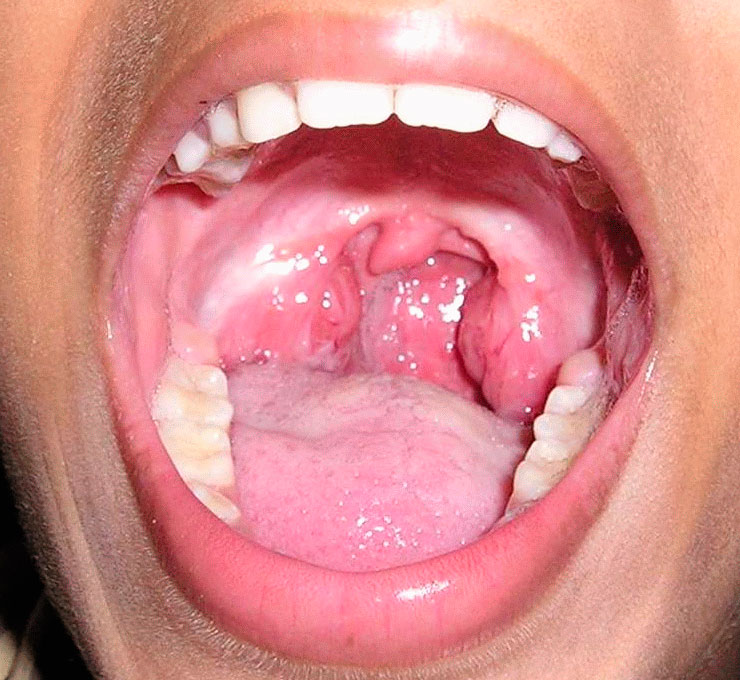
Паратонзіллярний абсцес провокується наявністю:
- хронічних запальних захворювань (синуситу, гаймориту і т. д.);
- цукрового діабету;
- різних порушень імунітету;
- курінням і зловживанням алкоголю.
Впливає на розвиток абсцесу також вік (частіше зустрічається у працездатного населення, але швидше розвивається у літніх людей зі слабким імунітетом) і умови життя.
Безпосередня причина розвитку абсцесу – проникнення бактеріальних збудників в підшкірну клітковину. Найчастіше він формується під впливом анаеробних бактерій, стрептокока і золотистого стафілокока.
Паратонзіллярний абсцес може виникнути при грибковому ураженні, що викликає запалення і провокативній приєднання бактеріальної інфекції. Поєднання грибків і бактерій вимагає більш агресивного і тривалого лікування.
Гнійник в горлі розвивається, як наслідок важкого гострого фарингіту, тонзиліту або ангіни, або після рецидиву цих захворювань, якщо вони мають хронічний перебіг.
Окремо виділяють причини, що знижують імунітет і сприяють розмноженню патогенних мікроорганізмів: респіраторні захворювання, порушення обміну речовин, переохолодження, дефіцит вітамінів, шкідливі звички.
Інформативне відео
Будьте здорові!
Орієнтуючись на класифікацію професора В. Д. Драгомирецького (за місцем локалізації), виділяють паратонзіллярний абсцес:
- Передневерхній і передній. Найбільш поширений тип, для якого характерна гіперемія, інфільтрація і набряк супратонзиллярного простору. Инфильтрированная передня піднебінна дужка відтісняє мало змінену мигдалину на ураженій стороні вниз і вперед.
- Задневерхней і задній. Зустрічається рідше. Для даного виду властивий значний набряк та інфільтрація задньої піднебінної дужки. Можливо поширення набряку на м’яке піднебіння і вестибулярний відділ гортані. Мигдалина на ураженій стороні зміщується вперед, присутній біль при ковтанні.
- Бічний. Спостерігається дуже рідко. При даному типі абсцесу в області бічної поверхні шиї спостерігається інфільтрація тканини, шийний лімфаденіт, при пальпації в підщелепної області відмічається болючість, є тризм (тонічний спазм жувальної мускулатури). Мигдалина вибухає до середньої лінії, вся паратонзиллярная клітковина відрізняється помірною інфільтрацією.
- Нижній. Спостерігається відносно рідко. Характеризується зміщенням передньої піднебінної дужки вперед і вниз завдяки інфільтрації в нижньому відділі. Присутній сильний біль при ковтанні, що посилюється в процесі відкривання рота і віддає у вухо на ураженій стороні. Набряк може зміщуватися в область язиковій поверхні надгортанника.
- При появі набряку околоминдальных тканин, які не супроводжуються вираженим запаленням, діагностують набряклу форму. На даному етапі діагностування хвороби не завжди ефективно, адже клінічна картина не супроводжується яскравим проявом.
- Поява гіперемії, підвищення температури тіла і розвиток больового синдрому говорить про початок інфільтраційної стадії.
- При перебігу хвороби від 4 до 7 днів відбувається утворення инфильтрационных змін, які характеризуються флюктуирующими випинаннями. У даному випадку говорять про абсцедуючої стадії.
- Якщо уражені тканини утворюються над самою мозочка, розташовуючись між капсулою і верхньою частиною передньої дужки, то говорять про передній або передньоверхньої формі. Найпоширеніший варіант хвороби.
- Формування абсцесу між задньою дужкою і краєм мигдалини, або на самій дужці, говорить про розвиток задній форми. Зустрічається набагато рідше в середньому в 10-15% від загальної кількості випадків.
- Розвиток поразки на нижньому полюсі мигдалини і латеральної стінці глотки говорить про розвиток нижній форми.
- Утворення абсцесу між бічним краєм мигдалини і стінкою глотки зустрічається вкрай рідко, в даному випадку діагностується нижня або бічна форма.
Причини паратонзиллярного абсцесу, патогенез
Паратонзіллярний абсцес розвивається на останній стадії паратонзилліта в результаті проникнення в паратонзиллярную клітковину і межмышечное простір патогенної мікрофлори. Відсутність адекватної терапії на початкових стадіях паратонзилліта призводить до формування абсцесу (стадія гнійного розплавлення тканин з обмеженим вогнищем розпаду).
У околоминдаликовую клітковину збудник потрапляє переважно з ураженої піднебінної мигдалини. Найпоширенішим джерелом інфекції є верхній полюс мигдалини, оточений більш пухкої, а тому більш схильною впровадження збудника паратонзиллярной клітковиною.
Знаходиться у більшості людей в товщі м’якого піднебіння додаткова лімфоїдна часточка пронизана лакунами. Вона сприяє поширенню інфекції, так як повідомляється з верхнім полюсом мигдалини. Крім того, залишена при проведенні тонзилектомії (видалення мигдаликів) додаткова часточка виявляється оточеною рубцями, що сприяє розвитку абсцесів в цій області.
При хронічному тонзиліті в запальний процес втягуються слизові залози Вебера, що сприяють поширенню інфекції в паратонзиллярной області.
При одонтогенних шляхи зараження поширення інфекції відбувається по лімфатичних судинах від каріозних зубів (частіше це задні зуби нижньої щелепи) відразу до паратонзиллярной клітковині, не зачіпаючи мигдалини.
Розвиток паратонзиллярного абсцесу починається при проникненні інфекційних збудників у тканини піднебінних кишені. Як правило, гнійник формується в підшкірній клітковині, викликаючи сильну набряклість сусідніх тканин.
При хронічних захворюваннях глотки порушується дренування піднебінних тканин через закупорки лакун, формування рубців і дисфункцій слинних залоз. Порушення дренування призводить до активному розмноженню бактерій і їх проникненню в підшкірні шари.

Абсцес може формуватися при механічному пошкодженні слизової оболонки, в результаті інфекційні агенти з порожнини рота проникають до травмованої області і починають стрімко розмножуватися.
При розвитку паратонзиллярного абсцесу, викликаному інфекцій внутрішніх органів, патогенні мікроорганізми проникають в горло по кровоносних або лімфатичних шляхах. У цьому випадку уражаються тільки м’які тканини, не впливаючи на мигдалини.
Класифікація
Своєчасна діагностика і виявлення виду паратонзиллярного абсцесу дозволяє грамотно підібрати препарати і швидко вилікувати патологію. Спочатку паратонзилліт класифікують за причини виникнення – грибковий, бактеріальний, травматичний.
Паратонзіллярний абсцес ділиться на кілька видів по розташуванню запалення:
- Передневерхній (передній) – найпоширеніший. При ньому уражаються тканини, що знаходяться над мигдалинами.
- Задній – патологічний процес розвивається за задній дужкою, супроводжується набряком гортані. У рідкісних випадках ураження охоплює саму дужку.
- Нижній – зазвичай викликана проникненням бактерій по кровоносній системі. Абсцес формується ближче до кореня мови, охоплюючи нижню частину гланд.
- Бічний (зовнішній) — паратонзилліт розвивається в області бокового краю піднебінної мигдалини. Поразка зазвичай розвивається тільки з одного боку, тому виділяють лівобічний і правобічний абсцес.
За зовнішнім змінам виділяють три стадії паратонзиллярного абсцесу:
- Набрякла – не має виражених ознак. Для цієї стадії характерні набряклість і розпушення тканин, розташованих близько мигдалин.
- Інфільтраційна – з’являються виражені симптоми абсцесу. Характеризується вираженим набряком, гіперемією, болючими відчуттями.
- Абсцедуюча – прояви цій стадії виникають на 5-7 днів від початку хвороби, якщо не було проведено відповідного лікування попередніх стадій. За рахунок великої набряклості деформується область зіву.
Класифікація захворювання дозволяє спрогнозувати подальший розвиток патології і підібрати методи терапії, що дозволяють вилікувати флегмонозную ангіну без негативних наслідків.
Діагностика
Діагностика паратонзиллярного абсцесу зазвичай не завдає труднощів для досвідченого фахівця. Характерні ознаки хвороби дозволяють вже при візуальному огляді горла поставити правильний діагноз.
Повна діагностика включає в себе такі методи:
- Загальний огляд хворого – промацування лімфовузлів, вимірювання температури, виявлення гнильного запаху з рота.
- Фарингоскопия – огляд глотки дозволяє виявити морфологічні зміни: асиметрію зіву, гіперемію, набряки.
- Збір анамнезу – опитування пацієнта про самопочуття, перенесених інфекцій, хронічних патологій.
- Лабораторна діагностика – загальний аналіз крові з лейкоцитарною формулою, бактеріологічне дослідження для виявлення збудника.
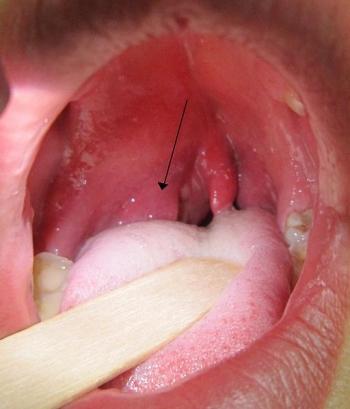
У деяких випадках може знадобитися інструментальне обстеження – УЗД, КТ, рентгенографія. Це необхідно для виключення розвитку новоутворень і визначення точної локалізації запального процесу.
Перш чим поставити діагноз «паратонзіллярний абсцес», необхідно провести диференціальну діагностику з скарлатину, дифтерію, злоякісними пухлинами та аневризмою сонної артерії.
- Консультація лікаря-оториноларинголога.
- Мазок із зіву, носа на BL.
- ОАК.
- Мазок і посів виділень глотки.
- За свідченнями консультації інфекціоніста, хірурга, стоматолога.
Диференціальний діагноз:
- Паратонзилліт при дифтерії, скарлатині.
- Пухлини глотки.
- Заглотковий абсцес.
- Флегмона шиї.
Діагностика захворювання грунтується на:
- аналізі скарг хворого;
- загальному огляді;
- даних фарингоскопії і ларингоскопії.
У процесі вивчення анамнезу захворювання уточнюється, спостерігалося найближчим часом:
- гостре запалення піднебінних мигдаликів (ангіна) будь-якого типу, що супроводжується в більшості випадків високою температурою (39-40° С);
- загострення хронічного тонзиліту, для якого характерне незначне підвищення температури (до 37,5° С).
Уточнюється також:
- інформація про проведеному лікуванні попереднього захворювання;
- наявність характерних для паратонзиллярного абсцесу симптомів;
- коли настало погіршення стану.
Фарингоскопия зазвичай утруднена через наявність тризма. Найчастіше фарингоскопическая картина включає:
- асиметрію м’якого піднебіння;
- вибухання мигдалини з ураженої сторони до середньої лінії з утворенням над нею ущільненого ділянки, через слизову оболонку якого може просвічуватися гній.
Ущільнений ділянку, на якій формується абсцес, може розташовуватися:
- В області задньої піднебінної дужки. При цьому спостерігається її набряк і вибухання.
- Під мозочка. Характерною ознакою, выявляющимся при непрямій ларингоскопії, є припухлый нижній полюс мигдалини і набрякла нижня частина передньої піднебінної дужки. Можлива набряклість мови з боку ураження і поширення набряку на мовну поверхня надгортанника (небезпечний ризиком закупорки входу в гортань).
- Зовні від мигдалини. Відрізняється незначним вибухне мигдалини ураженої сторони і набряком навколишніх тканин. При розвитку колатерального набряку (розвивається біля вогнища інфекції) підвищена реактивність слизової гортані створює небезпека задухи.
При бічному розташуванні абсцесу і підозрі на розвиток ускладнень назначаюткомпьютерную томографію та УЗД шиї.
Чим небезпечний заглотковий абсцес, які ускладнення можуть бути без лікування або при неправильному лікуванні?
Лікування призначається тільки після підтвердження діагнозу лікарем-фахівцем:
- Стаціонарне лікування.
- Медикаментозне (антибіотики, антигістамінні, жарознижувальні, анальгетики, дезінтоксикаційна терапія) і хірургічне (розтин паратонзиллярного абсцесу) лікування.
- Пацієнтам, що перенесли паратонзіллярний абсцес, рекомендується проведення двосторонньої тонзилэктомии в плановому порядку (не раніше чим через 1 місяць).
Є протипоказання. Необхідна консультація спеціаліста.
- Цефтріаксон (цефалоспориновий антибіотик III покоління). Режим дозування: для дорослих і дітей старше 12 років доза становить 1-2 г 1 раз/добу. або по 0,5–1 г кожні 12 год. Максимальна добова доза — 4 р. Препарат вводять в/м і в/в (струминно або краплинно). Тривалість курсу лікування визначається індивідуально.
- Метронідазол (протипротозойну, антибактеріальний засіб). Режим дозування: в/в введення показано дорослим у дозі 30 мг/кг на добу на 2-4 введення; дітям у дозі 10 мг/кг 3 рази на добу. Тривалість курсу лікування визначається індивідуально.
- Ксефокам (нестероїдний протизапальний засіб). Режим дозування: для купірування гострого больового синдрому рекомендована доза всередину становить 8-16 мг/добу. за 2-3 прийоми. Максимальна добова доза — 16 мг. Таблетки приймають перед їжею, запиваючи склянкою води.
- Трамадол (анальгезуючий засіб). Режим дозування: в/в, в/м, п/к в разовій дозі 50-100 мг, можливе повторне введення препарату через 4-6 год. Максимальна добова доза — 400 мг.
- Реополіглюкін (дезінтоксикаційну, протишокову, антиагрегаційний засіб). Режим дозування: вводять в/в крапельно в разовій дозі від 500 до 1200 мл (у дітей 5-10 мл/кг) протягом 60-90 хв. У наступні дні препарат вводять краплинно, дорослим — у добовій дозі 500 мл, дітям з розрахунку 5-10 мл/кг
| • | Провідні фахівці та установи з лікування даного захворювання в Росії: |
| Богомільський М. Н., РНІМУ ім. Н.І. Пирогова, Москва; з.про. д. м. н. Артюшкиін С. А., Покровська лікарня, Санкт-Петербург; з.про. Астащенко С. В., Санкт-Петербурзький НДІ вуха, горла, носа й мови. | |
| • | Провідні фахівці та установи з лікування даного захворювання у світі: |
| ICHILOV MEDICAL CENTER, Тель-Авів. |
Терапія паратонзилліта переслідує три мети — зменшення запального процесу, дренування порожнини гнійника і знезараження для запобігання подальшого розповсюдження інфекції.
Лікування паратонзиллярного абсцесу не відрізняється від терапії ангіни. В схему лікування включають антисептичні спреї, полоскання горла, прийом антибіотиків і змазування мигдалин.
Лікування частіше включають антибактеріальні препарати цефалоспоринового ряду — Супракс, Цефотаксим, Цефаклор, Сульцеф, Цефепім. Якщо бак-посів визначить чутливість до інших препаратів, то призначають саме їх.
Полоскати горло краще антисептичними розчинами з аптеки: Мірамістином, Фурациліном, Хлорофіліптом, Ротоканом, або чергувати їх з відваром ромашки, шавлії, календули. Можна використовувати розчин морської солі з додаванням 3-5 крапель йоду.
Лікування паратонзилліта включає в себе препарати симптоматичного дії:
- Жарознижуючі – Ибуклин, Парацетамол, Нурофен, Анальгін.
- Антигістамінні Препарати – Супрастин, Цетиризин, Діазолін, Лоратадин.
- При грибкової інфекції – Флуконазол, Кетоконазол, Леворин.
- Вітаміни – А, Е, групи В. Знеболювальні уколи з алое призначають при рецидивуючому паратонзилліті.
Якщо медикаментозне лікування паратонзиллярного абсцесу не дало позитивного результату, то необхідно хірургічне втручання.
Оперативне втручання проводиться декількома способами:
- при неповному дозріванні гнійника проводиться відкачка гною шприцом;
- при дозріванні порожнину розтинають скальпелем;
- якщо хвороба викликана хронічним запаленням, то видаляють гланди, для запобігання рецидивів.
Лікувати паратонзіллярний абсцес потрібно продовжувати і після прориву гнійника, щоб запобігти повторному його наповнення гноєм і подальше розмноження патогенних мікроорганізмів.
Найбільш часті ускладнення – це дифузна флегмона шиї і медіастиніт. Їх розвиток відбувається внаслідок переходу патологічного процесу у парафаренгиальное простір, через яке гнійні маси потрапляють в середостіння або до основи черепа.
- Флегмона – це гнійний процес, розвиток якого відбувається в шарі жирової клітковини. Вона не має чітких меж, і здатна переходити на м’язи, сухожилля та кістки, переходячи з клітинним просторам. У більшості випадків, основним збудником є золотистий стафілокок.
- Медіастиніт – запальний процес асептичної або мікробної природи, який зачіпає клітковину середостіння. Може протікати в гострій або хронічній формі. На жаль, дане захворювання має великий відсоток смертності, якщо вчасно не виявляється необхідне лікування.
У більш рідкісних випадках може розвинутися сепсис або тромбофлебіт печеристого синуса. Це відбувається з-за того, що інфекція проникає в кровотік області мозку з вен мигдалин і крилоподібного венозного сплетення.
- Сепсис – це гнійна інфекція, яка розвивається із-за попадання в кровотік збудників інфекцій і токсинів від процесу їх життєдіяльності.
- Тромбофлебіт – це запальний процес, який утворюється у внутрішній венозної стінки, в результаті чого відбувається утворення тромбу.
З цієї ж причини може статися і розвиток абсцесів головного мозку, менінгіту або енцефаліту.
- Абсцес головного мозкухарактеризується значним скупченням гнійних мас в порожнині черепа.
- Менінгіт – запальний процес в оболонках головного і спинного мозку.
- Енцефаліт – запалення, яке вражає речовину головного мозку.
Найнебезпечніше ускладнення – це аррозивное кровотеча, яке утворюється внаслідок гнійного розплавлення кровоносних судин, які розташовані в окологлоточном просторі.
Таким чином, паратонзіллярний абсцес – небезпечне захворювання, яке може закінчитися ще більш серйозними ускладненнями, якщо вчасно не буде призначена терапія.
При паратонзіллярном абсцесі показана госпіталізація. Лікування включає хірургічні методи і подальше консервативне лікування.
Хірургічні методи включають:
- розтин паратонзиллярного абсцесу (инцизию або розріз) або його пункцію;
- двосторонню тонзиллектомію (видалення мигдаликів).
Пункція з наступним відсмоктуванням гною зазвичай малоефективна, тому частіше використовується для діагностики.
Инцизия проводиться під місцевою анестезією в області найбільшого набухання, а при його відсутності на перехресті вертикальної (від нижнього краю передньої дужки ураженої сторони вгору) і горизонтальної лінії (йде через підставу язичка і по нижньому краю здорової сторони м’якого неба). Саме в цьому місці найчастіше спостерігається мимовільне розтин гнійника.
Техніка розтину паратонзиллярного абсцесу включає:
- розріз тканин скальпелем спереду назад на 1,5-2 см в глибину 2-3 см в довжину;
- введення в утворену порожнину щипців Гартмана;
- розширення рани до 4 см для виключення утворення перемичок в порожнині абсцесу.
Можливо розтин гнійника тільки щипцями Гартмана або спеціально розробленим інструментом Шнейдера, який застосовується для розтину через надміндаліковую ямку абсцесу передньоверхньої локалізації.
При задній локалізації гнійника розріз проводиться в області найбільшого випинання ззаду піднебінної мигдалини на глибину 0,5-1 см, при нижній – в нижній частині передньої дужки на ту ж глибину.
Бічний або зовнішній абсцес розкрити важко, мимовільний настає прорив в цій області рідко, тому при такій локалізації показана абсцесстонзиллэктомия.
Показанням до абсцесстонзиллэктомии також є:
- відсутність поліпшення після розтину гнійника;
- ускладнення;
- часті повторні ангіни або паратонзиллярные абсцеси.
У післяопераційний період призначається:
- антибактеріальна та протинабрякова терапія, можливо використання знеболюючих і жарознижуючих препаратів;
- полоскання горла антисептичними розчинами.
В стадії купірування запалення можливе застосування УВЧ-терапії і різноманітних теплових процедур.
Можливі ускладнення
Розвиток абсцесу і несвоєчасно розпочате лікування можуть спровокувати:
- Флегмону (гнійне запалення м’яких тканин шиї. Поширення гною сприяє наявність в цій області між м’язами не повністю замкнутих межфасциальных просторів, розділених фасціями (сполучнотканинні перегородки).
- Медіастиніт, при якому розвивається запалення простору, що знаходиться між плевральними порожнинами.
- Сепсис, при якому інфекція поширюється гематогенним шляхом по всьому організму.
- Гострий стеноз гортані при поширенні запалення на тканини гортані. Можливе ядуха.
Кожне з цих ускладнень при несвоєчасно наданої допомоги може закінчитися летальним результатом.
Ускладнення флегмонозно ангіни дуже небезпечні, так як вони вражають не тільки горло і довколишні тканини, але і внутрішні органи. Інфекція здатна поширюватися разом з кров’ю та лімфатичної рідиною по всьому організму.
Інші наслідки паратонзиллярного абсцесу:
- Гайморит.
- Нефрит.
- Тромбофлебіт.
- Стеноз гортані.
- Некроз.
- Бешихове запалення.
- Інфекційно-токсичний шок.
- Лімфаденіт.
При проникненні бактеріальних збудників в артеріальні судини існує ризик розвитку тромбозу кавернозного синуса і гнійного менінгіту. При попаданні патогенної мікрофлори в системний кровотік може розвинутися сепсис, небезпечний для життя пацієнта.
Паратонзіллярний абсцес чреватий наслідками, які полягають у поширенні запалення і збільшення масштабів гнійного ураження. Якщо інфекція проникає в простір за глоткою, то говорять про розвиток парафарингеального абсцесу і флегмони.
Такий стан можна отримати при мимовільному розтині паратонзиллярного абсцесу або в процесі проведеної операції, якщо допущено пошкодження стінки глоткової. Якщо вчасно прийняти заходи, парафарингеальный абсцес можна ефективно зупинити і повністю усунути, з використанням хірургічних і медикаментозних методів.
Увага! Флегмона, що виникла в шеном просторі, небезпечна для життя через анатомічних особливостей людини. Розлиття гною і стрімке поширення інфекції по шийної клітковини може закінчиться найплачевнішим чином.
Лікування в даній ситуації є екстреним і проводиться виключно хірургічними способами, так як інакше неможливо забезпечити відтік гнійного вмісту. Якщо це не здійснити, можливий розвиток сепсису із загальним ураженням організму.
Ще одним небезпечним ускладненням є запалення в області серця і головних кровоносних судин. Такий стан називається медиастенитом. Гнійне інфікування тканин клітковини в області грудини вважається одним з важких станів, які загрожують життю пацієнта. Лікування потрібно в найкоротші терміни.
Наслідки паратонзиллярного абсцесу, пов’язані з поширенням гнійної інфекції, вимагають обов’язкової антибіотикотерапії. У список найбільш призначуваних препаратів входять ліки, що відносяться до категорії цефалоспоринів (третє і четверте покоління препарату). Часто паралельно застосовуються засоби, що підвищують імунітет.
Ефективність призначених препаратів оцінюється через дві доби після початку прийому. Недостатня результативність вказує на необхідність заміни обраного медикаменту.
Профілактика захворювання
Уникнути розвитку патології можна при своєчасному лікуванні всіх ЛОР-захворювань і інфекцій внутрішніх органів. Обов’язково повинна проводитися санація ротової порожнини, ранових поверхонь і гнійних висипань.
Профілактика паратонзиллярного абсцесу включає в себе зміцнення імунітету. При хронічному фарингіті та тонзиліті необхідно регулярно приймати вітамінні комплекси, загартовуватися і частіше перебувати на свіжому повітрі.
Профілактичні заходи засновані на:
- зміцнення імунітету (загальному і місцевому);
- лікуванні хронічних захворювань носа і горла, які бажано проводити в травні — червні;
- застосування антибіотиків і повному курсі лікування (не менше 7 днів) ангіни. Оскільки розвиток паратонзиллярного абсцесу частіше спостерігається у курців і питущих людей, рекомендується вести здоровий спосіб життя і відмовитися від згубних звичок.
При імунодефіцитних станах необхідна регулярна корекція.