Чому гайморит виникає після видалення зуба
Специфіка і причини виникнення недуги
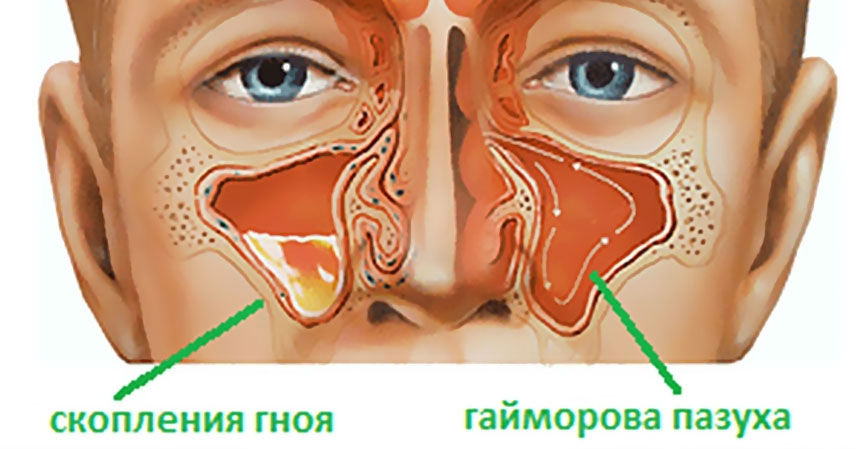
Хронічний одонтогенний гайморит – запалення слизової оболонки, а також підслизового простору гайморових приносових пазух. Перші симптоми з’являються після зараження синуса від хворого зуба.
Як показує досвід, у більшості випадків розвиток одонтогенного гаймориту пов’язано з деякими захворюваннями задніх верхніх зубів. Це пояснюється анатомічними особливостями даної галузі. Справа в тому, що премоляри і моляри (задні зуби) розташовані дуже близько до гайморові пазухи і нерідко служать джерелом їх інфікування.
Найчастіше одонтогенний гайморит вражає тільки одну порожнину ліворуч або праворуч в залежності від місця розташування хворих зубів. Але запальний процес може переходити на здоровий синус. Якщо імунітет пацієнта ослаблений, патогенні бактерії створюють великі вогнища інфекції в інших пазухах – лобних, клиновидних і так далі. В якості збудників одонтогенного гаймориту виступають мікроби ротової порожнини:
- ентерококи;
- диплококки;
- стрептококи;
- стафілококи;
- палички.
Клінічна практика свідчить про те, що захворювання зазвичай викликає змішана мікрофлора, тобто одночасно кілька збудників.
Отже, ми встановили, що інфекція потрапляє з зуба в гайморову пазуху. Але чому тоді далеко не у всіх людей з ураженими зубами виникає така недуга? Дана патологія діагностується лише у тих, хто має схильність або високу чутливість верхнього шару гайморових синусів до хвороботворним мікробам.
Крім того, зубний гайморит швидше розвивається в організмі зі зниженим імунітетом.
В яких випадках може з’являтися зубний одонтогенний гайморит? До цього спонукають такі ситуації:
- сильний карієс верхніх задніх зубів;
- нагноєння кісти зуба;
- пародонтоз з наступною деструкцією кістки;
- перфорація стінки синуса при видаленні зубів;
- остеомієліт (нагноєння м’яких тканин);
- періодонтит (запалення тканин навколо кореня зуба);
- неправильна установка імплантатів і так далі.
Посилюють ризик виникнення хвороби деякі соматичні захворювання, які знижують опірність організму. Також в групу ризику входять люди з надмірно близьким розташуванням зубних коренів до верхнещелепними синусам.
Прогноз лікування та можливі ускладнення
Форма і розмір гайморових синусів у людей дуже варіюється. Розрізняється пневматичний варіант, найбільший, і склеротичний, самий маленький, між ними знаходяться проміжні види пазух. Одонтогенний гайморит можливий у людей, які володіють пневматичним варіантом синуса.
У цьому випадку кореневі лунки других премолярів, перших і других молярів відокремлені від порожнини синуса або дуже тонким прошарком кісткової тканини, або безпосередньо слизовою оболонкою. Крім того, зубні лунки повідомляються з гайморової пазухою мікроскопічними ходами, навіть якщо між ними є кісткова тканина.
Тому будь-яке запалення околозубних тканин (пародонтит, періостит, остеомієліт) або внутризубная інфекція можуть призвести до потрапляння бактеріальної мікрофлори у верхньощелепну пазуху. Це відбувається поступово, і через деякий час розвивається хронічний одонтогенний гайморит.
Схожі процеси відбуваються, коли на коренях верхніх малих або великих корінних зубів утворюються кісти. Зазвичай вони мають схильність збільшуватися і нагноюватися. У разі розташування такої освіти в безпосередній близькості до дна синуса або під його слизовою оболонкою одонтогенний гайморит неминучий, так як відбувається прорив кісти в порожнину пазухи.

Є й інша група причин, але вже викликаних людською рукою. Це проведення стоматологічних маніпуляцій із занесенням інфекційної мікрофлори в синус через перфоровану стінку. Видалення моляра, коріння якого розташовувалися дуже близько до пазусі, часто призводить до руйнування її дна.
В результаті уламки зуба та інші тканини виявляються в пазусі, до того ж вона отримує вільне сполучення з ротовою порожниною. Інфікування може відбутися і при лікуванні зуба і пломбуванні його каналів, а також при імплантації.
При своєчасному виявленні причини розвитку одонтогенного гаймориту, видалення вогнища інфекції і активному лікуванні прогноз захворювання сприятливий.
Ускладнення одонтогенного гаймориту можна розділити на:
- місцеві — при проникненні інфекції в інші придаткові пазухи розвиваються сфеноидит, етмоїдит, фронтит. При поширенні інфекції на навколишні тканини може виникнути остеомієліт щелепи;
- загальні — при поширенні інфекції на судини мозкових оболонок розвиваються тромбоз мозкового синуса та септичні ускладнення. Ці стани безпосередньо загрожують життю пацієнта і вимагають невідкладного і дорогого лікування.
Клінічні прояви
При виникненні одонтогенного гаймориту пацієнт може відчувати біль в області, де розташований альвеолярний відросток. Це результат запального процесу. Він розвивається як наслідок прогресування в зубі карієсу або запалення ясен після відвідування стоматологічного кабінету.
На початковому етапі хвороби патогенна мікрофлора поступово вражає гайморову пазуху, створюючи в ній інфекційний вогнище. На тлі збільшення інтенсивності запалення з’являється сильна набряклість слизової синуса.
Отвір, що з’єднує пазуху з порожниною носової, звужується. З-за цього природне вентилювання синуса припиняється. У ньому активно накопичується назальний секрет, що створює сприятливі умови для розвитку хвороботворних бактерій, а потім – і гнійних вогнищ.
Гострий одонтогенний гайморит, симптоми якого важко сплутати з ознаками іншої хвороби, що проявляється наступним чином:
- Спостерігається сильна закладеність носа, яка не проходить навіть після застосування препаратів для звуження судин (а якщо проходить, то ненадовго).
- Докучає дискомфорт і неприємні розпираючий відчуття в області навколоносовій пазухи.
- Внаслідок набряку слизової пацієнт не в змозі нормально дихати через ніс.
- Температура підвищується до фебрильних значень і нерідко досягає 40 градусів.
- Хворого мучать напади сильного головного болю, що віддають у вухо, око або вилицю.
- На тлі інтоксикації, викликаної продуктами життєдіяльності бактерій, з’являється озноб, ломота в тілі, скутість в м’язах і суглобах.
- При пальпації (обмацуванні) ясна біля хворого зуба пацієнт відчуває просотаною біль.
- Часто відзначаються світлобоязнь і сльозотеча.
Якщо хворий вчасно не звернутися до лікаря, який не усуне першопричину хвороби (хворий зуб), патологія трансформується в хронічну форму. Її симптоми виражені слабо: спостерігається погане самопочуття, швидка стомлюваність, втома, біль в ураженому зубі.
Як проявляється одонтогенний гайморит
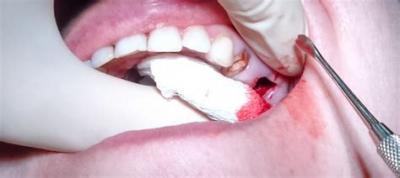
Якщо відбувається занесення інфекції при стоматологічних маніпуляціях, то в більшості випадків клініка розвивається швидко, її симптоми яскраві й типові. Вже в кабінеті зубного лікаря можна визначити, що сталася перфорація стінки гайморової пазухи. Якщо зуб віддалявся, то кров в лунці починається пузиритися через повітря, що надходить із синуса.
Це відбувається інтенсивніше, якщо потерпілий зробить різкий видих через ніс. На хворій стороні з носа з’являється виділення з кров’ю. Крім того, відразу змінюється голос, приєднуються «гугнявий» тембр.
Якщо реєструються такі симптоми, то стоматолог повинен без зволікання почати лікування перфорації дна синуса. Терапія залежить від того, чи потрапили сторонні тіла в порожнину верхньощелепної пазухи. При вільному проходженні інструменту в порожнину пазух, як правило, слід оперативне лікування.
При прориві нагноившейся кісти або при масованому інфікуванні пазухи під час лікування або видалення зуба клінічні симптоми гаймориту розвиваються швидко. З’являється характерний больовий синдром в пазусі:
біль сильна і болісна, віддає в зуби або очноямкову область і посилюється при нахилах і поворотах голови. Приєднуються інтоксикаційні симптоми: підвищення температури тіла, часто до 39-40 градусів, головний біль, сильна слабкість, відмова від їжі.
Характерні симптоми з боку носової порожнини. З носа на ураженій стороні починає виділятися слизисто-гнійне відокремлюване, на перших стадіях можливо з сукровицею. Інтенсивність виділень пов’язана зі ступенем прохідності вивідних каналів гайморового синуса.
При тяжкому і середньотяжкому одонтогенних гаймориті можливо навіть зміна зовнішності пацієнта. Спостерігається деформація особи на ураженій стороні, шкіра червоніє і набрякає, може відбутися поширення набряку на очну область.
Якщо гайморит одонтогенного походження розвивається при захворюваннях зубів і сусідніх тканин, то його симптоми розвиваються більш повільно, а клінічна картина згладжена. Лихоманки може не спостерігатися зовсім, або бути субфебрильна (до 38 град.
Терапія
Обмежувати лікування одним лише усуненням інфекції в верхнечелюстном синусі не можна. Потрібно звернути увагу на санування (оздоровлення) ротової порожнини. В іншому випадку мікроби з хворих зубів будуть час від часу проникати в навколоносові пазухи.
А це прямий шлях до переходу гострої форми гаймориту в хронічну. Тому лікарі рекомендують пацієнтові з таким діагнозом невідкладно відправитися до стоматолога для повного вилікування всіх уражених зубів.
Тільки на фінальному етапі санації порожнини рота слід приступати безпосередньо до терапії самого гаймориту. Лікування передбачає наступні заходи:
- Якщо хворий звертається за медичною допомогою на момент яскравої вираженості симптомів і з рясними гнійними виділеннями, не обійтися без пункції. Мова йде про проколі верхньощелепного синуса з наступним відкачуванням гною і промиванні порожнини протягом 3-6 днів допомогою знешкоджуючих засобів.
- Щоб могти повністю позбутися одонтогенного гаймориту типу, слід приймати антибактеріальні препарати. Їх підбирає лікар після лабораторного аналізу слизу на предмет виявлення чутливості патогенної мікрофлори до того чи іншого активної речовини антибіотика.
- Для зняття набряклості слизової оболонки призначають антигістамінні ліки. Найбільш ефективні – «Діазолін», «Супрастин» і «Лоратадин».
- Крім того, лікування передбачає промивання пазух за допомогою синус-катетера. Пацієнту в обидві ніздрі вводяться дві тоненькі трубки. За однією подається антисептичний розчин, а через іншу з пазухи відкачується накопичився в ній гній.
- З метою полегшення носового дихання призначають різні препарати для звуження судин. Використовують їх акуратно і тільки під контролем ЛОРа, щоб надмірно не пересушити слизову.
- Також застосовуються антисептичні та антибактеріальні краплі назальні. Носові ходи зрошуються такими аерозолями і спреями: «Мірамістином», «Изофрой», «Биопароксом» і подібними.
- Після того як інтенсивність запального процесу вдалося знизити, доктор приписує фізіотерапевтичні процедури. Вони підбираються індивідуально для кожного пацієнта залежно від тяжкості хвороби і його індивідуальних особливостей (зазвичай курс не перевищує 10 процедур). Мова йде про лазерному опроміненні, УВЧ, магнітної терапії. Дані засоби не дозволяють гаймориту трансформуватися в хронічну форму.
Чому виникає захворювання
Як говорилося вище, безпосередньою причиною виникнення одонтогенного гаймориту стає проникнення в порожнину верхньощелепного синуса мікроорганізмів, які викликають запалення в порожнині рота.
У цьому випадку первинний осередок інфекції локалізується в області зубів, розташованих у верхній щелепі (великі і малі корінні). Коріння премолярів і молярів досить довгі, в деяких випадках вони можуть досягати кісткової перегородки, що обмежує гайморову порожнину знизу або проникати через неї.
Спровокувати розвиток синуситу можуть такі стоматологічні проблеми:
- гострий і хронічний пульпіт — це запалення тканин зубного сосочка;
- гострий і хронічний періодонтит — запалення пульпи і тканин, що оточують уражений зуб;
- нагноєння кісти, що розвилася в результаті гострих і хронічних запальних процесів;
- запалення, що виникає в області зародкових (непрорізавшихся) зубів;
- гострий і хронічний пародонтит — запалення слизової оболонки порожнини рота;
- неправильне виконання маніпуляцій в процесі лікування зубів (проштовхування матеріалу пломб, травма тканин при видаленні зуба).
Стоматологи і отоларингологи сходяться на думці — частіше одонтогенний гайморит виникає у пацієнтів, які не приділяють достатньої уваги гігієні порожнини рота і нехтують рекомендаціями відвідувати дантиста кожні 6 місяців.
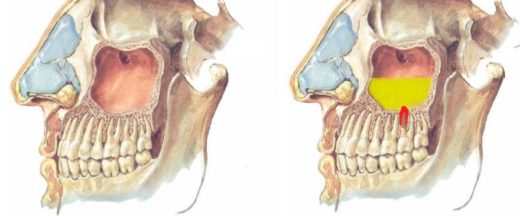
Гайморова пазуха в нормі і при одонтогенних гаймориті
Варто зазначити, що захворювання в переважній більшості випадків розвивається у дорослих пацієнтів у дітей альвеоляоный відросток верхньої щелепи і коріння премолярів і молярів ще недостатньо розвинені, тому ймовірність поширення інфекції мінімальна.
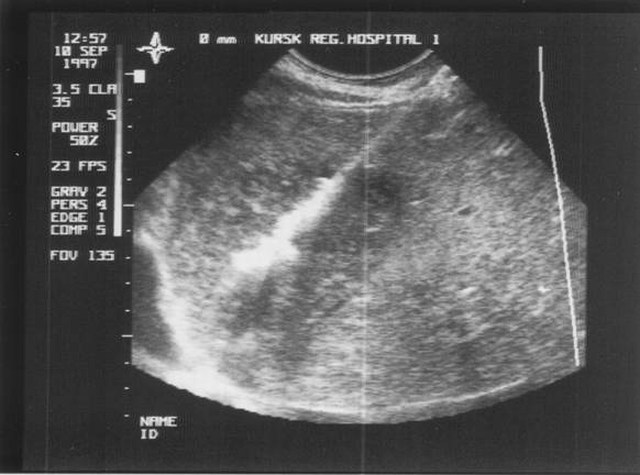
Підтвердити діагноз допоможе проведення рентгенологічного дослідження придаткових пазух, ендоскопії порожнини носа, лабораторних обстежень, комп’ютерної томографії.
Рентген
При гострому одонтогенних гаймориті на знімку виявляють потовщення слизової оболонки пазухи, зменшення пневматизацію і чіткий рівень рідини — ці ознаки свідчать про вираженому запальному процесі.
Панорамний знімок верхньої щелепи
Проявом хронічного одонтогенного гаймориту може бути незначне зниження рівня пневматизацію пазухи, при цьому виявляються мінімальні запальні зміни у зубах і тканинах, їх оточуючих.
Аналізи
При гострому синуситі в клінічному аналізі крові виявляють прискорення ШОЕ, зміни у лейкоцитарній формулі, характерні для гострого запалення, в біохімії виявляють збільшення концентрації С-реактивного білка.
Для хронічного варіанта захворювання характерні мінімальні зміни в даних лабораторних досліджень.
Ендоскопія
Огляд порожнини носа і придаткових пазух проводять за допомогою мініатюрного назального видиоэндоскопа.
При гострому гаймориті в порожнині придаткових пазух носа виявляють гнійний вміст, дифузне потовщення слизової оболонки, зменшення розміру протоки, що сполучає нижній носовий хід і синус верхньої щелепи.
Відеоендоскоп для огляду порожнини та придаткових пазух носа
При хронічному синуситі в порожнині гайморової пазухи виявляють локальні потовщення (поліпи), цианотичность слизової.
Проведення комп’ютерної томографії потрібно при підозрі на новоутворення, що руйнує стінку між порожниною рота і верхнещелепними синусом, наявність чужорідного тіла в придаткових пазух, кістозних змін, а також при частих рецидивах захворювання.
У деяких випадках може виникнути необхідність розмежовувати симптоми, властиві одонтогенному гаймориту, від проявів невралгії гілок трійчастого нерва, ізольованого пульпіту і періоститу, злоякісних новоутворень верхньої щелепи.
Уточнення скарг хворого та особливостей анамнезу (факт лікування або видалення зуба, зареєстрована перфорація, наявність пародонтиту або періоститу) – це перший етап діагностики. Він дозволяє припустити гайморит взагалі, і одонтогенний зокрема.
Риноскопія (передня і задня) дозволяє діагностувати наявність на ураженій стороні густого гнійного відокремлюваного, його стікання по задній стінці глотки, відсутність запальних змін слизової оболонки носа.
Остаточна діагностика відбувається при проведенні рентгенографії, комп’ютерної томографії, ендоскопії (цей метод можна поєднувати з лікуванням). Встановлюється факт запального процесу в пазусі, а також наявність в ній сторонніх тіл, що потребує в подальшому хірургічного лікування.
Профілактичні заходи
Щоб бути повністю здоровим і впевненим в нормальному стані гайморових пазух, необхідно постійно дотримуватися гігієни ротової порожнини – своєчасно лікувати хворі ясна і зуби. Ми рекомендуємо не рідше одного разу в 6 місяців відвідувати кабінет стоматолога.
По можливості слід відмовитися від механічного видалення зубів. Така операція нерідко стає головною причиною розвитку одонтогенного гаймориту типу. Крім того, вона негативно позначається на жувальній здібності щелепи.
Намагайтеся не відвідувати місця великого скупчення людей в періоди епідемій грипу та ГРВІ. Не забувайте періодично пити імуномодулюючі препарати і вітаміни для посилення захисних функцій організму. Не завершуйте курс медикаментозного лікування при перших ознаках поліпшення.
Прогноз лікування та можливі ускладнення
Тактика проведення терапевтичних заходів залежить від стану слизової оболонки в пазусі, розміру дефекту, часу його виявлення. Лікувати перфорацію повинен тільки стоматолог.
Для цього вирішуються такі завдання:
- Закрити дефект.
- Прибрати запалення.
- Вийняти сторонні частинки.
Коли перфорація була виявлена, і запалення ще не з’явилося, можна обійтися простими маніпуляціями.
Проводяться наступні заходи:
- Зберігаючи згусток крові в лунці, накладають тампон з розчином йоду для попередження розвитку інфекції.
- Накладають шви на десну, при цьому тампон з лунки не прибирають.
- Закривають, прикріплюють до зубів пластикову пластину, якщо дефект не закривається сам.
- Призначають препарати, що протидіють розвитку запалення.
Лікування проводиться до тих пір, поки не утворюються грануляції, не відбудеться закриття дефекту.
При неспішності консервативного лікування, застосовуються оперативні методи.
Їх використовують, якщо патологія ускладнюється розривом десни і проникненням сторонніх часток в навколишні тканини.
Етапи операції:
- Розтин пазухи.
- Видалення уламків коренів, інших сторонніх тел.
- Висічення некротичних змінених тканин.
- Закриття дефекту.
Ділянка закривають в той же день, якщо хірург впевнений, що тканини будуть тримати шов. Якщо впевненості немає, то процедуру здійснюють після проведення медикаментозної терапії і зняття запалення.
Важливо! Маніпуляції проводять під контролем рентген, щоб упевнитися у повному витягнення чужорідних тіл і уламків з тканин. У разі проникнення сторонніх об’єктів, що потрібна операція в стаціонарних умовах.
У складних ситуаціях важливо видалити коріння і запальні утворення обережно, щоб не допустити інфікування і утворення дефекту в кістковій пластинці. Ще дуже важливо забезпечити тривале збереження кров’яного згустку після видалення.
Тактика в складних випадках:
- Видалення зуба з кістою виконується одномоментно, потім в місяць закладається тампон, просочений йодним розчином. Фіксувати його немає необхідності. Через сім днів при формуванні грануляцій його прибирають.
-
Корінь, який потрапив у гайморову порожнину, витягають через її передню стінку. У ній роблять вікно у формі трапеції з вершиною біля ураженого зуба.
Через нього видаляється корінь, всі патологічні утворення, сторонні тіла. Потім, порожнину промивають антисептиками. Встановлюють дренаж, що з’єднує порожнину з носовим ходом, для подальшого промивання.
- Перед видаленням зуба мудрості треба зробити рентген, для того щоб зрозуміти, скільки у вісімки коренів і як вона розташована. Видаляють такий зуб обережно, розгойдуючи поперек десни, щоб не пошкодити сусідні одиниці і пазуху.
Дотримання цих заходів у складних випадках не дозволить з’явитися дефекту в кістковій пластинці.
Якщо перфорацію вчасно не ліквідувати, то розвиваються серйозні ускладнення.
До них відносяться:
- Гайморит (одонтогенний) – це запалення основної пазухи верхньої щелепи, виникає при проникненні інфекції з ротової порожнини через дефект кісткової пластинки після видалення зубного одиниці.
- Втрата сусідніх одиниць. Це відбувається з-за того, що інфекція поширюється на сусідні тканини.
- Остеомієліт – поява обмежених вогнищ гнійного розплавлення кісткової тканини щелепи.
- Менінгіт – запалення мозкових оболонок. Хвороба розвивається внаслідок гематогенного поширення інфекції з основного вогнища.
- Флегмона особи – поширення гнійного запалення на м’які тканини.
- Формування свища – освіта патологічного сполучення між лункою видаленого зуба і основний пазухою, з відділенням гною.
Ускладнення після перфорації становлять загрозу для життя хворого і погано піддаються лікуванню. Тому краще вчасно видалити дефект і вилікувати запальні процеси вчасно.
Профілактика
Профілактика перфорірованія досить важка, оскільки не залежить від самого пацієнта. Кваліфікований стоматолог повинен вжити всі заходи, щоб не допустити або своєчасно ліквідувати дефект. Для цього необхідно ретельно обстежити хворого перед видаленням зуба, щоб розуміти його анатомічні особливості. Їх виявлення здатне знизити ризик перфорації.
Якщо сам хворий відчуває наявність сполучення між пазухою і ротовою порожниною і розуміє, що повітря вільно циркулює через дефект, необхідно повідомити про це стоматолога і наполегливо попросити усунути недолік.
Важливо! Якщо утворився дефект, важливо вчасно запідозрити його наявність і приступити до лікування.
Лікар повинен:
- Закрити дефект;
- Закласти тампон з антисептичним розчином у зубну лунку;
- Призначити хворому антибіотики для профілактики ускладнень.
При застарілих дефектах важливо не допустити розвиток більш серйозних ускладнень. При виявленні ознак перфорації важливо негайно звертатися до стоматолога, який видаляв зуб.
Тактика лікування запалення пазухи залежить від причини: хронічна зубна інфекція або перфорація дна синуса. У першому випадку здійснюється діагностика та лікування карієсу, періодонтиту та інших інфекцій, часто антибіотиками.
Далі проводиться терапія власне гаймориту. Здійснюється призначення антибіотиків широкого або вузького спектру дії курсових способом, проводиться дренування та санація пазухи ендоскопічним методом, процедура «зозуля» та інша ефективна терапія.
Якщо після перфорації в порожнині синуса виявлені чужорідні тіла, то лікування тільки хірургічне з подальшим призначенням медикаментозних засобів. Доступ в пазуху може здійснюватися як відкритим способом, через розріз кістки під верхньою губою, так і більш щадним ендоскопічним методом.
Класифікація
В даний час існує декілька класифікацій одонтогенного гаймориту.
За тривалістю захворювання:
- гострий — тривалість запального процесу не перевищує трьох тижнів;
- підгострий — запалення гайморової пазусі спостерігається від чотирьох до шести тижнів;
- хронічний — хвороба протікає протягом більше семи тижнів.

За наявності сполучення між верхньощелепної пазухи і порожниною рота:
- закритий — немає відкритого протоки, що з’єднує ротову порожнину і придаткову пазуху носа на стороні ураження;
- відкритий — пряме сполучення між порожнинами, що сприяє постійному проникненню інфекції і погіршує прогноз захворювання.
По стороні ураження придаткових пазух:
- лівобічний;
- правосторонній.
За характером запального процесу:
- катаральний:
- процес обмежений слизової оболонки гайморової пазухи;
- у запальному ексудаті немає гноєтворних мікроорганізмів;
- виділення з носа мають слизистий характер;
- немає симптомів інтоксикації організму;
- гнійний:
- в запальний ексудат проникають патогенні мікроорганізми;
- у виділеннях з’являється домішка гною;
- можливе підвищення температури та розвиток інших ознак інтоксикації;
- поліпозно — характеризується утворенням локальних розростань слизової оболонки (як реакція на запалення);
- гнійно-поліпозно — поєднуються ознаки гнійної і полипозной форм захворювання.
Залежно від причини, що викликала розвиток хвороби:
- одонтогенні перфорації — запалення розвивається після стоматологічного лікування (видалення зубів, кістозних зон, резекції верхівок коренів);
- перфорації, які виникли в результаті травм;
- пошкодження стінки, розмежовує гайморову пазуху і порожнину рота, в результаті пухлин;
- руйнування пазухи при розвитку специфічного запального процесу (туберкульоз, сифіліс).
Симптоми одонтогенного синуситу: біль, виділення, закладеність носа та інші
Симптоми захворювання багато в чому залежать від стадії запального процесу та тривалості хвороби.
Симптомами гострого одонтогенного гаймориту можуть бути:
- помірно виражена або сильний біль, локалізований в одній половині обличчя, подглазничной області, щоки;
- відчуття закладеності носа тільки з одного боку;
- виділення гнійного вмісту з носа на стороні запалення;
- різка болючість при накусывании на «проблемний» зуб (джерело інфекції);
- одностороннє порушення нюху;
- поява гнильного запаху з рота;
- погіршення загального самопочуття — з’являється головний біль, можливе підвищення температури тіла з ознобом, відсутність апетиту.

При одонтогенних гаймориті пацієнт відчуває біль в одній половині обличчя
При огляді порожнини носа спостерігається почервоніння та набряк слизової оболонки, а також гнійне відокремлюване в нижньому носовому ходу. Одночасно лікар може виявити ознаки запалення регіонарних лімфатичних вузлів — збільшення їх розмірів, болючість при натисканні, набряк м’яких тканин шиї на стороні поразки.
Симптомами хронічного одонтогенного гаймориту можуть бути:
- незначна біль в області проекції верхньощелепного синуса;
- відчуття розпирання в області щоки або під глазницей;
- незначні гнійні виділення з зовнішнього носового ходу на стороні ураження;
- рясне утворення гнійних кірок в носових ходах.
Під час загального огляду лікар може виявити болючість при натисканні на стінку гайморової пазухи, при огляді порожнини носа на стороні ураження виявляють кірки і локальні потовщення слизової оболонки (поліпи).

Лікар, як правило, не винен у розвитку ускладнення. Воно з’являється з-за індивідуальних особливостей будови кісток хворого або провокується запалення біля кореневої тканини.
Причини виникнення дефекту:
- різкий ривок з додатком великого зусилля на зуб;
- особливість будови щелепи з розміщенням коренів глибоко в пазусі;
- попереднє застосування складного ендодонтичного лікування з присутністю запального вогнища глибоко в десні або під коренем;
- ускладнення карієсу періодонтитом;
- неправильно встановлений імплант поруч із видаляється одиницею;
- видалення ретинированной одиниці або осколка з пазухи;
- проведення резекції кореня, при лікуванні нагноившейся кісти під ним.
У цього ускладнення є специфічні симптоми, що дозволяють запідозрити його появу:
- кровотеча із зубної лунки з бульбашками, під час видиху через ніс кількість їх збільшується;
- протягом крові з носового проходу, що знаходиться на стороні пазухи;
- поява гугнявості;
- відчуття вільної циркуляції повітря через лунку;
- розпирання, тяжкість в середній третині особи на стороні, де був видалений зуб.
Якщо перфорація не була виявлена по гарячих слідах, і лікування не проводилося, до симптомів приєднуються ознаки гаймориту.
Коли після видалення верхнього зуба з’явилася закладеність і протягом з носа, необхідно відразу ж звернутися до лікаря. Можливо розвиток гаймориту.
https://www.youtube.com/watch?v=4DdYvs9fryE
Важливо! При підвищенні температури, почуття розпирання, болі в середньої третини обличчя і нежиті хворого необхідно ретельно обстежити.
Виявити перфорацію можна при огляді. Лікар уважно перевіряє місце, де видалили корінь. У пацієнта при спробі видихнути і затиснутому носі, виходить повітря із зубної лунки.
Для виявлення дефекту та подальшого його усунення треба ретельно обстежити хворого з застосуванням додаткових методів діагностики:
- дослідження зубної лунки і перфорационного каналу тонким зондом;
- КТ основної пазухи;
- рентгенографія (для виявлення дефекту, сторонніх тіл);
- загальний аналіз крові.
Фото 1. Комп’ютерна томографія допомагає визначити дефекти в гайморової пазусі і дослідження зубної лунки.
Діагностика перфорації не викликає певних труднощів, важливо це зробити вчасно до появи ускладнень.
Як лікувати патологію?
Терапія одонтогенного гаймориту вимагає одночасних зусиль отоларинголога, стоматолога. У деяких випадках необхідна госпіталізація у відділення щелепно-лицьової хірургії.
Завдання стоматолога — прибрати первинний осередок інфекції. Без виконання цієї умови ймовірність розвитку рецидивуючого одонтогенного синуситу або хронічної форми захворювання багаторазово збільшується.
В якості стоматологічного лікування проводиться:
- видалення ураженого постійного зуба;
- розтин періостальних абсцесів і флегмон;
- видалення тканин пародонту.
В деяких випадках вимагається створення каналу відтоку вмісту з запаленої гайморової пазухи — через дренажний отвір проводять промивання, а після дозволу захворювання виконується пластика дефекту стінки синуса верхньої щелепи.
При необхідності отоларинголог може рекомендувати проведення класичної пункції верхньощелепного синуса через стінку, разграничивающую порожнину носа і його придаткових пазух. Показанням до цієї процедури може бути недостатнє дренування вогнища інфекції при надмірному розвитку грануляцій на місці видаленого зуба, необхідність місцевого введення антисептиків і антибіотиків.
Після стихання активного запального процесу може знадобитися проведення гайморотомии — розкриття верхньощелепного синуса для видалення кіст, поліпів, чужорідного тіла. Показанням до операції стають рецидиви одонтогенного гаймориту.